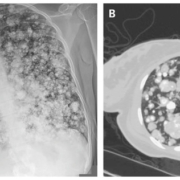
КТ грудной клетки от диагноза до 1 года наблюдения при COVID-19
Динамика КТ грудной клетки через год после диагноза COVID-19 показала отклонения от нормы у 25% участников, причем у 13% были обнаружены субплевральные ретикулярные / кистозные поражения. У пожилых участников с тяжелым COVID-19 или острым респираторным дистресс-синдромом чаще развивались легочные осложнения, которые сохранялись в течение 1 года.
Вступление
С момента глобальной вспышки пандемии COVID-19 заразились более ста миллионов человек, в результате чего во всем мире погибло более трех миллионов человек [ 1 ]. Некоторые из бета-коронавирусов имеют много общего по клиническому течению, лабораторным, радиологическим и патологическим характеристикам. Эти коронавирусы включают тяжелый острый респираторный синдром (SARS), ближневосточный респираторный синдром и COVID-19. [ 2 — 5 ]. Однако SARS-CoV2 оказался более заразным, чем другие коронавирусы, что привело к гораздо большему количеству случаев и глобальной пандемии [ 1 , 6 ].
Предыдущие наблюдения грудной клетки КТ COVID-19 продемонстрировали типичный радиологический курс от начальной двусторонний и субплевральна матового стекла непрозрачности (GGOs) к более обширной консолидации, с медленным , но постепенным поглощением поражений легких у выживших [ 7 — 11 ]. Однако остаточные поражения легких, такие как GGO и паренхиматозные тяжи, наблюдались у более чем девяноста процентов пациентов при выписке из больницы [ 7 , 9 ]. Поскольку коронавирусная инфекция может вызвать диффузную альвеолярную экссудацию и привести к фатальному острому респираторному дистресс-синдрому (ОРДС), постинфекционные последствия, такие как фиброз легких, вызывают озабоченность [12 , 13 ]. Очаговый фиброз легких при КТ грудной клетки наблюдался у пациентов, выздоровевших от ОРВИ, даже после 7-летнего наблюдения [ 14 , 15 ]. Хотя при COVID-19 поражения легких в основном проходят при COVID-19 от легкой до умеренной степени тяжести, исследование аутопсии подтвердило организацию легких и фиброз у пациентов со смертельным исходом COVID-19, что повышает вероятность необратимых последствий фиброза легких у выживших с тяжелой инфекцией [ 7 , 16]. У некоторых пациентов с COVID-19 фиброзные последствия, включая тракционные бронхоэктазы, паренхиматозные связки и «соты», наблюдались у более чем одной трети участников с тяжелой формой COVID-19 через шесть месяцев после появления симптомов [ 7 , 17 ]. Тем не менее, неизвестно, разовьется ли фиброз легких у выживших после COVID-19 после длительного периода наблюдения и являются ли факторы риска при поступлении предикторами долгосрочной потери функции. Если это так, КТ грудной клетки потенциально может выявить участников, которым может помочь ранняя антифиброзная терапия [ 18]. Целью нашего исследования было оценить серийные КТ-исследования грудной клетки на предмет временной эволюции радиологических результатов после заражения COVID-19.
Материалы и методы
Это исследование было одобрено Комитетом по этике больницы Union, Медицинского колледжа Тунцзи, Университета науки и технологий Хуачжун (№ 2020-0026) и проводилось в соответствии с Хельсинкской декларацией 1964 года и более поздними поправками к ней. Информированное согласие было получено от всех участников исследования.
Образец исследования
Мы проспективно оценивали участников с COVID-19, последовательно выписанных из двух изоляционных центров (больницы Western Campus и Zhuankou Fangcang Shelter, связанные с Union Hospital, Tongji Medical College, Huazhong University of Science and Technology) в период с 27 января по 31 марта 2020 года. Эта когорта включала участники сообщили в предыдущем исследовании только с использованием данных при поступлении и выписке для продольного анализа в нашем исследовании [ 7 ]. Критерии диагностики, лечения и выписки соответствовали национально стандартизованным протоколам [ 19]. Пациенты с частотой дыхания> 30 вдохов / мин или насыщением кислородом (SpO2) ≤93% в воздухе помещения были классифицированы как тяжелые COVID-19, в то время как ОРДС был диагностирован как артериальное парциальное давление кислорода к доле вдыхаемого кислорода (PaO2 / FIO2) ≤ 300 мм рт. Ст. [ 19 — 21]. Критерии включения были следующими: 1. Возраст ≥18 лет; 2. Отсутствие в анамнезе легочных, аутоиммунных или злокачественных заболеваний; 3. Выжившие после COVID-19, прошедшие госпитализацию; 4. КТ грудной клетки при поступлении и выписке; 5. КТ грудной клетки при выписке выявила остаточные поражения легких, связанные с COVID-19; 6. Дали добровольное письменное информированное согласие на последующее наблюдение КТ грудной клетки. Участники, выбывшие из исследования, впоследствии имели положительный результат теста на нуклеиновую кислоту COVID-19 или приобрели дополнительную легочную инфекцию после выписки, были исключены.
Протокол КТ-сканирования грудной клетки
КТ-исследования грудной клетки без контрастирования выполнялись с использованием того же коммерческого компьютерного томографа (Philips Ingenuity Core128, Philips Medical Systems). Изображения были получены при задержке дыхания при полном вдохе. Фиксированное напряжение трубки было установлено на 120 кВп с адаптивной модуляцией тока, в результате чего индекс дозы объемной КТ составил 7,1 ± 2,2 мГр (диапазон: 3,1-12,2 мГр) и произведение дозы на длину 286,0 ± 97,2 мГр · см (диапазон: 99,2-506,3. мГр · см). Другие параметры сбора включали шаг 0,999, коллимацию 64 × 0,625 мм, время вращения гентри 0,75 с и индекс DoseRight, равный 18. На основе необработанных данных были восстановлены аксиальные КТ-изображения с размером матрицы 512 × 512 ( толщиной 1,5 мм и интервалом 1.
Серийная компьютерная томография грудной клетки
Данные КТ грудной клетки при поступлении и выписке были ретроспективно собраны из институциональной системы PACS (Vue PACS, версия 11.3.5.8902; Carestream Health). Кроме того, было проведено три серийных КТ-исследования грудной клетки через 3, 7 и 12 месяцев с момента появления первых симптомов. Визуальные оценки были выполнены тремя старшими радиологами (CZ, BL и LY, с 27, 26 и 23 годами клинического опыта в торакальной радиологии соответственно) независимо. Впоследствии любые разногласия разрешались путем обсуждения и консенсуса. Трое радиологов не знали о клиническом прогрессе всех участников.Рисунок E1 ) [ 7 , 8 , 11 , 17 , 22 — 24 ]. Полное разрешение было определено как исчезновение любых аномалий легких на КТ грудной клетки, связанных с COVID-19 [ 7 ]. Распределение поражений легких было разделено на субплевральное, диффузное или случайное [ 8 ]. Следуя методам, использованным в предыдущих исследованиях COVID-19, мы использовали ту же полуколичественную систему оценки КТ для оценки поражения легочных поражений в каждой доле от 0 до 5 баллов: 0 — нет поражения; 1, <5%; От 2,5% до 25%; 3,26–49%; 4,50% -75%; 5.> 75% [8 , 17 , 25 ]. Сумма баллов CT в каждой доле была рассчитана как общая оценка CT в диапазоне от 0 до 25. Через 12 месяцев после появления симптомов сравнивали участников с остаточными аномалиями CT или без них.

Статистический анализ
Весь статистический анализ был выполнен с использованием программного обеспечения IBM SPSS Statistics (версия 26; IBM). Количественные данные и данные подсчета были представлены как среднее ± стандартное отклонение с диапазоном и процентным соотношением от общего количества, соответственно. Тесты Манна-Уитни были выполнены для оценки непрерывных переменных между различными группами в соответствии с ненормальным распределением, оцененным с помощью тестов Шапиро-Уилка. Тесты хи-квадрат были выполнены для оценки категориальных переменных между различными группами. Если ожидаемое количество меньше пяти, вместо критерия хи-квадрат выполнялся точный тест Фишера. Для исследования независимых факторов риска хронических изменений КТ через 1 год использовались одно- и многопараметрические тесты логистической регрессии (прямой условный метод), и было рассчитано отношение шансов (OR) с 95% доверительным интервалом (95% CI). Линейные смешанные модели повторных измерений были созданы для оценки фиксированных эффектов времени и группировки участников на количество вовлеченных долей легких и общий балл КТ с использованием тестов типа III. Дальнейшие сравнения между временными точками были выполнены с использованием поправок Бонферрони. Статистическая значимость определялась при Линейные смешанные модели повторных измерений были созданы для оценки фиксированных эффектов времени и группирования участников на количество вовлеченных долей легкого и общий балл КТ с использованием тестов типа III. Дальнейшие сравнения между временными точками были выполнены с использованием поправок Бонферрони. Статистическая значимость определялась при Линейные смешанные модели повторных измерений были созданы для оценки фиксированных эффектов времени и группирования участников на количество вовлеченных долей легкого и общий балл КТ с использованием тестов типа III. Дальнейшие сравнения между временными точками были выполнены с использованием поправок Бонферрони. Статистическая значимость определялась приЗначение P <0,001 уровня (двустороннее).
Полученные результаты
Характеристики образца исследования
2171 пациент, выписанный из больницы, был подвергнут скринингу для нашего исследования, из которых 209 участников были включены в окончательный анализ. 1063 пациента были исключены из-за отсутствия КТ грудной клетки при поступлении, и 285 пациентов были исключены из-за полного разрешения аномалий КТ при выписке ( рис. 1 ). В ходе последующего наблюдения 15 и 3 участника были исключены из-за выбывания из исследования и возникновения вторичной легочной инфекции соответственно ( рис.). Средний возраст участников составлял 49 ± 13 лет (диапазон: 20-82 года) с соотношением мужчин и женщин 1: 1,25. 20% участников (41/209) ранее имели сопутствующие заболевания, включая гипертонию, сахарный диабет II типа и ишемическую болезнь сердца. 4 участника (4/209, 1,9%) курили в анамнезе. Средний интервал между появлением симптомов и поступлением составил 6,9 ± 4,4 дня (диапазон: 1,0-18,0 дня). У 107 (51%), 80 (38%) и 22 (11%) участников были диагностированы пневмония, тяжелая пневмония и ОРДС, соответственно. Все участники, у которых развился ОРДС, получали искусственную вентиляцию легких в отделении интенсивной терапии. Средний период госпитализации составил 24,8 ± 13,3 дня (диапазон: 5,0-80. 0 дней). КТ-исследования грудной клетки при поступлении и выписке были выполнены через 6,3 ± 4,5 дня и 28,3 ± 13,8 дня после появления симптомов, соответственно. Подробная информация представлена вТаблица 1 .

 |
Визуальная компьютерная томография
Частота полного излечения постепенно увеличивалась с 61% (128/209) через 3 месяца до 75% (156/209) через 12 месяцев после появления симптомов ( Рисунок 2a и Таблица E1 ). При поступлении наиболее частыми находками были GGO (201/209, 96%), консолидация (124/209, 59%) и сумасшедшее тротуарное покрытие (53/209, 25%) ( Рисунок 2b и Таблица E1.). После этого консолидация и сумасшедшая дорожка со временем постепенно улучшались, тогда как другие легочные аномалии, включая GGO, паренхиматозные связки, ретикулярные поражения, расширение бронхов и потерю объема, имели тенденцию увеличиваться после госпитализации, но начинают исчезать после выписки ( рис. 2b и таблица E1 ). . Однако через 3 месяца после появления симптомов аномалии КТ стабилизировались, за исключением GGO и паренхиматозных полос, которые постепенно рассасывались ( Рисунок 2b и Таблица E1.). Тем не менее, GGO были преобладающей радиологической картиной повсюду ( Рисунок 2c и Таблица E1 ). Средний общий балл по КТ и количество пораженных долей легких постепенно снижались от поступления (9,7 ± 7,0 и 3,7 ± 1,5) до 12 месяцев (1,8 ± 3,9 и 0,9 ± 1,7) после появления симптомов ( P <0,001, оба) ( рис. 2d и таблица E1 ). Через 3 месяца снижение среднего общего балла по КТ и среднего количества вовлеченных долей легкого стало незначимым ( P ≥ 33 и P ≥ 06, соответственно) (Рисунок 2г ).

 |
Сравнения между участниками с или без полного разрешения через 12 месяцев
Участники были разделены на две группы на основе аномалий КТ через 12 месяцев после появления симптомов: участники с полным разрешением (156/209, 75%) ( Рисунок 3 ) и участники с остаточными аномалиями КТ (53/209, 25%) ( Рисунок 4 и 5 ). У участников с полным выздоровлением не наблюдалось рецидивов легочных аномалий при дальнейшем наблюдении после того, как полное разрешение было первоначально достигнуто ( рис.). Возраст, предшествующие сопутствующие заболевания, тяжесть COVID-19, время госпитализации с момента появления симптомов, период госпитализации, количество лимфоцитов, лактатдегидрогеназа, альбумин, количество вовлеченных долей и общий балл КТ при поступлении продемонстрировали различия между двумя группами ( P ≤.001 , каждый) ( Таблица 2 и Таблица 3 ). Возраст ≥ 50 лет, лимфопения и тяжелое обострение / обострение ОРДС были независимыми факторами риска остаточных аномалий КТ через один год (отношения шансов 18,9, 15,9 и 43,9, соответственно; P <0,001, каждый) ( Таблица 4 ).



 |
 |
 |
Диффузная консолидация чаще наблюдалась при КТ грудной клетки при поступлении и выписке у участников с остаточными аномалиями КТ, чем при полном разрешении ( Таблица 3 ). При выписке сложные аномалии КТ, включая ретикулярные поражения, расширение бронхов и потерю объема, чаще наблюдались у участников с остаточными аномалиями КТ, чем у участников с полным разрешением, в то время как преобладающий GGO был общим для обеих групп ( Таблица 3 ). Со временем общий балл КТ и количество вовлеченных долей легких постепенно уменьшались со значительным улучшением через 3 месяца ( Рисунок 6), но были выше у участников с остаточными аномалиями КТ, чем у участников с полным разрешением ( Таблица E2 ). Заметно у участников с полным разрешением ретикулярные поражения (21/156, 14%) и расширение бронхов (18/156, 12%) наблюдались при выписке, но почти полностью рассосались через 3 месяца ( рис. 6 и E2 ). У участников с остаточными аномалиями компьютерной томографии ретикулярные поражения (41/53, 77%) и расширение бронхов (39/53, 74%), наблюдаемые при выписке, не полностью рассасывались и сохранялись у 53% (28/53) и 45% (24%). 53) участников через 12 месяцев соответственно ( Рисунок 4— 6 ).

 |

Различные остаточные аномалии через 12 месяцев
Основываясь на различных остаточных аномалиях КТ через 12 месяцев, участников можно было разделить на две подгруппы ( Таблица E3 ): участники с остаточными линейными помутнениями (25/53, 47%) и с мультифокальными ретикулярными / кистозными поражениями (28/53, 53 %). Участники с остаточными линейными помутнениями продемонстрировали постепенное исчезновение поражений легких после выделения, оставляя остаточные паренхиматозные полосы или тонкие линейные помутнения ( Рисунок 4 , E3 , E5 и Таблица E4.). Напротив, у участников с мультифокальными ретикулярными / кистозными поражениями при последующем наблюдении наблюдались стойкие субплевральные ретикулярные или кистозные поражения ( рис. 5 , E4 , E5 и таблица E4 ). Через 12 месяцев общий балл CT составил 3,9 ± 2,6 против 10,1 ± 4,3, а количество вовлеченных долей легкого составило 2,6 ± 1,0 против 4,5 ± 1,2 у участников с остаточными линейными помутнениями и мультифокальными ретикулярными / кистозными поражениями, соответственно ( P <0,001, оба) ( Таблица E3 и E4). Однако улучшение общих показателей CT в обеих подгруппах наблюдалось через 3 месяца после появления симптомов ( P <0,001) ( Рисунок E5 ).
 |



 |
Обсуждение
В этом исследовании были проанализированы картины КТ грудной клетки 209 участников с COVID-19 в течение одного года после появления симптомов. На основании результатов компьютерной томографии через 12 месяцев участников можно разделить на три группы: полное разрешение (156 из 209, 75%), остаточные линейные помутнения (25 из 209, 12%) и мультифокальные ретикулярные / кистозные поражения (28 из 209, 13%). Полное исчезновение в основном произошло в первые 3 месяца после появления симптомов (128 из 209, 61%). Через 3 месяца остаточные поражения становились все более стойкими, на что указывало незначительное снижение общего балла по КТ с 2,7 ± 4,6 до 1,8 ± 3,9 через 3 и 12 месяцев соответственно ( P= 0,33). По сравнению с участниками с полным разрешением, участники с остаточными линейными помутнениями или мультифокальными ретикулярными / кистозными поражениями продемонстрировали обширное и диффузное поражение легких при поступлении (общий балл КТ: 16,0 ± 6,5 против 7,5 ± 5,8, P <0,001). Независимые факторы риска этих остаточных аномалий КТ в течение одного года включали возраст ≥50 лет, лимфопению и тяжелое обострение / ОРДС.
Как и в предыдущих докладах, двусторонние субплевральные GGOs с частичной консолидации и GGOs с паренхиматозных полос были наиболее частые результаты КТ при поступлении и разгрузки, соответственно [ 7 — 9 , 11 ]. Любое уплотнение при поступлении постепенно рассасывалось, как правило, по схеме рассасывания «тающий сахар», в результате чего плотность уплотнения постепенно снижается до GGO, но первоначально объем поражения увеличивается [ 7 , 17]. Через 1 год полное выздоровление наблюдалось у 98% участников с пневмонией средней степени тяжести (105 из 107), но только у 50% участников с тяжелой пневмонией или ОРДС (51 из 102) ( P <0,001), что подтверждает результаты исследования. предыдущее исследование [ 7 ]. Мы обнаружили, что пожилой возраст, лимфопения и тяжелое обострение ОРДС, которые коррелировали со смертностью, были факторами риска остаточных аномалий КТ [ 4 , 10 , 26 , 27]. Наличие мультифокальных ретикулярных / кистозных поражений при выписке было стойким у 28 участников и сопровождалось расширением бронхов у 24 из них (24/28, 86%). Хотя в некоторых статьях указывалось на потенциальную корреляцию между ИВЛ и этими изменениями, мы заметили, что большая часть этих участников (12/28, 43%) не проходила терапию ИВЛ [ 12 , 17 , 28 , 29 ]. Таким образом, наши результаты показывают, что развитию этих интерстициальных поражений способствуют несколько факторов, и механическая вентиляция легких и ОРДС — не единственные факторы.
В предыдущем исследовании с участием 114 участников с тяжелой формой COVID-19, через 6 месяцев у 62% выздоровевших участников (71 из 114) наблюдались остаточные аномалии КТ (включая GGO, расширение бронхов, паренхиматозные связки и соты) [ 17 ]. Эти аномалии КТ были типичными проявлениями интерстициального фиброза [ 22 , 30 , 31 ]. Наше исследование показало, что у 25% (53 из 209) участников были выявлены аномалии КТ через 1 год [ 17]. Эту разницу можно объяснить несколькими причинами. Во-первых, предыдущее исследование включало только COVID-19 в тяжелой форме, но у нас были участники с разной степенью тяжести [ 17 ]. Однако количество участников с тяжелой пневмонией или ОРДС было одинаковым в двух исследованиях (83 против 80 и 31 против 22 соответственно) [ 17]. Во-вторых, мы исключили участников с предшествующим хроническим заболеванием легких; их включение в предыдущее исследование может привести к неправильной оценке последствий для легких, которые на самом деле не вызваны COVID-19. В качестве потенциального индикатора этого ранее сообщалось о преобладающих ретикулярных поражениях (14%), бронхоэктазах (11%) и сотах (1,8%) при поступлении, что мы не подтвердили. Наше исследование также показало, что очаговые субплевральные ретикулярные / кистозные поражения и расширение бронхов наблюдались при выписке у 30% участников (62/209), но исчезли у более чем половины участников в течение первых 3 месяцев, что указывает на ремоделирование незрелого фиброза [ 12 , 23]. Устранение этих аномалий КТ также наблюдалось при SARS, других диффузных альвеолярных повреждениях и организующейся пневмонии [ 23 , 32 , 33 ]. Как и в случае с SARS, мы наблюдали стойкие, но очень очаговые ретикулярные или кистозные поражения только у небольшой части участников с тяжелыми формами COVID-19 и ARDS [ 15 ]. Однако дифференцировать истинный необратимый фиброз от обратимых поражений далеко не так просто, и ограниченный период наблюдения в предыдущих исследованиях может привести к гипердиагностике фиброза [ 13 , 34, 35 ]. По этим причинам мы избегали радиологических терминов, таких как «тяговые бронхоэктазы», «соты» и «ретикулярный узор» из-за их связи с подлинным фиброзом легких. Вместо этого мы использовали термины «расширение бронхов», «субплевральные кистозные поражения» и «ретикулярные поражения», которые, как сообщалось, были частично обратимыми [ 12 , 17 , 22 , 24 ].
У нашего исследования есть ограничения. Во-первых, были предубеждения при выборе. Тысячи выписанных участников были исключены из-за отсутствия данных КТ грудной клетки при поступлении. Высокая смертность тяжелобольных участников с COVID-19 привела к включению только 22 выживших после ОРДС (22 из 209, 11%) [ 36]. Из-за исключения участников с предшествующим легочным заболеванием была описана относительно молодая когорта (средний возраст 49 лет) с редким анамнезом курения (1,9%). Хотя наш подход позволил более точно отнести аномалии легких к COVID-19, мы можем недооценивать долгосрочное влияние COVID-19 на население в целом, особенно на пожилых пациентов и пациентов с историей курения или предшествующих заболеваний легких, которые, вероятно, имели более частые или более серьезные последствия для легких [ 37]. Во-вторых, неизвестно, исчезнут ли эти аномалии КТ после более длительного наблюдения, заслуживающего дальнейшего клинического и радиологического наблюдения. Однако, учитывая, что остаточные поражения редко меняются после 1 года при SARS, эти отклонения КТ при COVID-19, вероятно, являются постоянными [ 15 , 38 ]. В-третьих, систематическое использование исследования функции легких не проводилось из-за ограничений на использование во время пандемии. Это ограничивает наше понимание функциональных последствий результатов компьютерной томографии.
В заключение, через год после постановки диагноза COVID-19 можно было наблюдать три картины КТ грудной клетки, включая полное разрешение, остаточные линейные помутнения и мультифокальные ретикулярные / кистозные поражения, при этом наиболее распространенным было полное разрешение. Некоторые фиброзные изменения в легких, проявляющиеся при выписке, частично рассасываются с течением времени, преимущественно между выпиской и 3 месяцами после появления симптомов. Стойкие аномалии КТ грудной клетки чаще встречались у пожилых пациентов с тяжелой пневмонией, ОРДС и лимфопенией. Необходимы дальнейшие исследования, чтобы определить, связаны ли эти результаты КТ грудной клетки через год после заражения COVID-19 с необратимой потерей функции легких.


 COVID-19
COVID-19