COVID-19: долгосрочные легочные последствия коронавирусной болезни.
Коронавирусная болезнь 2019 (COVID-19), вирусная пневмония, вызванная тяжелым острым респираторным синдромом коронавируса 2 (коронавирус SARS-CoV-2), изначально называлась вспышкой и за короткий период времени оказалась первой пандемией от коронавируса. 1
Эксперты полагают, что фактическое число инфицированных, вероятно, намного выше, чем зарегистрированные подтвержденные числа, поскольку большинство случаев заболевания не диагностируется: не только потому, что у многих пациентов есть субклиническая или легкая форма заболевания и они не получают медицинской помощи , но также из-за ограниченных диагностических ресурсов во многих странах.
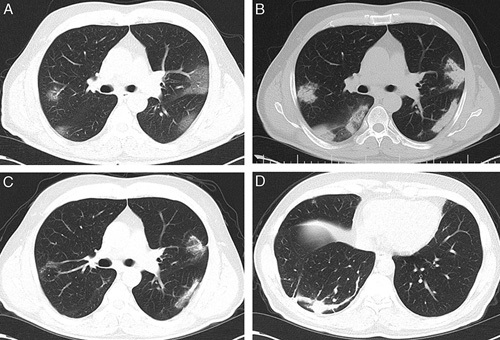
За последние пару месяцев клинические и визуальные особенности пневмонии COVID-19 обсуждались в многочисленных публикациях, и были подробно описаны основные визуальные данные этого заболевания. Однако пока не ясно, как протекает болезнь после выздоровления, включая ее физические и психологические последствия. 2,3 Долгосрочное влияние COVID-19 на паренхиму легких и функцию легких остается нерешенным вопросом. Хотя еще слишком рано полностью отвечать на этот вопрос, наши ограниченные наблюдения демонстрируют значительные легочные последствия болезни у некоторых выживших ( рис. 1 ).
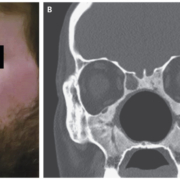
56-летний мужчина обратился с жалобой на одышку и жар на несколько дней. КТ грудной клетки во время госпитализации (день 1) показала двусторонние периферические помутнения по технологии матового стекла (A), указывающие на COVID-19, диагноз, который впоследствии был подтвержден с помощью RT-PCR. На 11 день допуска помутнения матового стекла были почти полностью заменены консолидацией воздушного пространства (B). Последующее изображение после выписки (через 35 дней после первоначальной КТ) демонстрирует остаточные паренхиматозные уплотнения с предположением о фиброзных полосах (C, D).Напишите здесь какое-то примечание.
В целом, выжившие после вирусной пневмонии подвергаются риску психологических и физических осложнений самого заболевания, а также связанных с лечением повреждений легких и других повреждений органов. 4 Долгосрочная инвалидность легких не редкость у пациентов, вылечившихся от тяжелой вирусной пневмонии. Хотя большинство выживших могут вернуться к работе и нормальной жизни, у значительного числа из них будут наблюдаться остаточная вентиляция и нарушения диффузии газов в крови. 4
УРОКИ ОСТРОГО ДЫХАТЕЛЬНОГО СИНДРОМА (ОРВИ) И ГРИППА
Одно из наиболее важных исследований в этой области, проведенное Zhang et al., 5представляет собой всестороннее 15-летнее наблюдение за медицинскими работниками, пережившими внутрибольничную инфекцию SARS в 2003 году. У 27 выздоровевших пациентов, перенесших компьютерную томографию (КТ) грудной клетки с 2003 по 2018 год, степень легочного повреждения постепенно уменьшалась, но результаты были не полностью решен. Развитие и заживление легочной болезни были наиболее заметными в течение первого года после выздоровления и оставались стабильными впоследствии до 2018 года.
Среди тех пациентов, у которых после восстановления компьютерная томография не выявила никаких отклонений в 2003 году, легочная функция в 2018 году была лучше, чем в 2006 году. Результаты показывают, что даже у пациентов с ранним полным разрешением аномалий КТ грудной клетки легочная функция вернулась к норме через несколько лет. Более того, через 15 лет после первичного заражения значение потока форсированного выдоха от 25% до 75% и объем форсированного выдоха за 1 секунду до форсированной жизненной емкости легких (соотношение FEV1 / FVC) были значительно снижены у пациентов с остаточными аномалиями КТ грудной клетки по сравнению с пациентами с полным радиологическим выздоровлением. Авторы предположили корреляцию между результатами КТ грудной клетки и легочными функциональными изменениями с прогностическим значением.
Ву и др. 6сообщили о контрольной компьютерной томографии высокого разрешения (HRCT) 11 пациентов через 3, 6 и 84 месяца после выписки из стационара по поводу SARS. Среднее количество вовлеченных сегментов легкого снизилось с 10 сегментов на пациента в 3 месяца до 9,6 сегментов в 6 месяцев и 6,8 сегментов в 84 месяца. Через 3 месяца преобладающим признаком остаточной аномалии легких при КТ было наличие аномалий матового стекла с консолидацией или без нее. Через 6 месяцев наличие остаточных аномалий матового стекла все еще было преобладающим признаком визуализации, но примерно у четверти пациентов наблюдалась ретикуляция и межлобулярное утолщение. Через 84 месяца только у 1 пациента не было патологии легких, а у большинства остальных пациентов наблюдались только ретикуляция и междольковое утолщение,
Чен и др. 4провела 24-месячное контрольное исследование пациентов с эпидемической инфекцией вируса гриппа A (H7N9). На КТ грудной клетки через 3 месяца после восстановления они наблюдали несколько остаточных радиологических изменений, включая линейный фиброз, очаговое утолщение плевры и образование небольших буллезных кист. Хотя эти изменения показали улучшение через шесть месяцев после выписки из больницы, через шесть месяцев никаких заметных изменений отмечено не было, что позволяет предположить, что некоторые легочные изменения в течение 6-месячного периода выздоровления могут быть необратимыми. При 12-месячном наблюдении они сообщили, что только 14,6% пациентов продемонстрировали нормальную КТ грудной клетки, в то время как остаточные паренхиматозные помутнения и ретикулярные узоры, легочный фиброз, бронхоэктазы, утолщение плевры, пневмоцеле, легочные узелки и небольшие буллезные поражения. кисты были выявлены у 51,2%, 41,5%, 24,4%, 22,0%, 9,8%, 9,8%, и 4,9% пациентов соответственно.
С физиологической точки зрения, как вентиляционная, так и диффузная легочная дисфункция сохранялась, но уменьшалась в течение периода наблюдения за этими пациентами. Дисфункция вентиляции снизилась с 78,7% пациентов при первом посещении до 55,0% при контрольном посещении через 24 месяца, а коэффициент рестриктивной вентиляции снизился с 31,9% до 10,0% при посещении через 24 месяца. Большинство пациентов также страдали остаточным нарушением диффузионной способности легких по монооксиду углерода, степень тяжести которого со временем уменьшалась от легкой до умеренной. Что еще более важно, распространенность небольшой дисфункции дыхательных путей и обструктивных паттернов у выживших имела тенденцию к увеличению со временем, хотя и не статистически значимо.
Развитие острого респираторного дистресс-синдрома (ОРДС) было плохим прогностическим фактором с точки зрения долгосрочной функции легких. Пациенты с ОРДС постоянно достигали более низкого ОФВ1, диффузионной способности легких по монооксиду углерода и показателей ФЖЕЛ в течение 24-месячного периода наблюдения. Это может привести к снижению качества жизни пациентов, перенесших ОРДС, по оценке Краткого обзора состояния здоровья из 36 пунктов (SF-36).
В другом краткосрочном контрольном исследовании в течение 3 месяцев, проведенном Xie et al., На рентгенограммах грудной клетки и КТВР примерно у 20% пациентов с SARS было выявлено 7 остаточных аномалий. Основными находками были интерстициальное утолщение, остаточное помутнение матового стекла, гипоинфляция / потеря объема и бронхоэктазия. Среди реабилитирующих пациентов с рентгенологическими признаками остаточного заболевания легких, вызванного атипичной пневмонией (например, фиброзные изменения легких), 55% пациентов показали улучшение патологии на последующем сканировании КТВР через месяц.
В исследовании с участием 5 пациентов из первой вспышки вируса птичьего гриппа A (H7N9) в Шанхае, Китай, Тан и др. 8 сравнили КТ грудной клетки через 6 месяцев после выписки этих пациентов с их исходными КТ, полученными во время госпитализации. Они обнаружили, что, несмотря на разрешение большинства легочных поражений, у всех выживших наблюдались двусторонние остаточные аномалии визуализации, которые можно было обнаружить более чем в 2 долях. Эти остаточные аномалии визуализации чаще встречались в двусторонних нижних долях со стойкими помутнениями матового стекла, наблюдаемыми у всех выживших. Утолщение межлобулярной перегородки, кистозные изменения и субплевральные линейные помутнения были среди других распространенных аномалий. Интересно, что в исследуемой популяции не сообщалось о уплотнениях или плевральных выпотах.
Лу и др. [ 9] в своем 12- и 24-месячном исследовании 2 пациентов с инфекцией птичьего гриппа A (H5N1) показали, что разрешение поражений легких происходит медленно с фиброзным ретикулярным и линейным утолщением, и наблюдали небольшие пятнистые помутнения на КТ на седьмом месяце наблюдения одного пациента. Антонио и др. 10 также обнаружили, что паренхиматозный фиброз начинается на ранних этапах выздоровления и чаще встречается у пожилых и более серьезно пораженных пациентов.
РЕКОМЕНДАЦИИ ПО COVID-19
Долгосрочный эффект COVID-19 все еще в значительной степени неизвестен. Однако, основываясь на предыдущем опыте лечения других вирусных легочных инфекций, у некоторых пациентов действительно ожидаются долгосрочные легочные последствия. Согласно Xie et al, 7 у значительного числа пациентов, выздоравливающих от острого вирусного заболевания, может быть значительное нарушение общей функциональной способности и особенно легочной функции в первые несколько месяцев. Что еще более важно, радиологические проявления легочных осложнений с деформацией паренхимы и физиологическим нарушением легочной функции могут не коррелировать с клинической симптоматикой, а результаты визуализации этих вирусных пневмоний могут сохраняться в течение длительного времени или стать постоянными. 8Результаты визуализации коррелируют с гистопатологическими особенностями вирусных пневмоний, при которых в легких гистологически обнаруживается диффузное альвеолярное повреждение с инфильтрацией интерстициальных лимфоцитов, отеком, фиброзом, альвеолярным кровоизлиянием, гиперплазией клеток 2 типа и образованием гиалиновой ткани. 11
Организованная пневмония и диффузное поражение альвеол, по-видимому, на сегодняшний день являются наиболее распространенными формами поражения легких, связанных с COVID-19, и оба развиваются довольно предсказуемым образом. 2,3,12 Было показано, что организующаяся пневмония является причиной более поздних изменений и осложнений при значительном числе вирусных инфекций легких. 13–15 Помутнения в виде матового стекла обычно наблюдаются на начальных стадиях заболевания COVID-19 (острая фаза диффузного альвеолярного поражения). Наложение уплотнения на существующие помутнения матового стекла происходит на стадии прогрессирования / осложнения (эволюция к фазе организации диффузного альвеолярного повреждения). 2На этом этапе паттерн поражений может прогрессировать до чистой консолидации или может представлять собой признак расплавленного сахара (постепенное исчезновение консолидации и превращение в помутнения матового стекла). Это также может проявляться прогрессированием уплотнения до полосчатых помутнений (паренхиматозных полос) на более поздних стадиях заболевания и осложнять фазу выздоровления. 13,16
Различные факторы могут играть роль в серьезности остаточных функциональных или визуализируемых легочных аномалий и в вероятности остаточного рубца заболевания. Возраст пациента, сопутствующие заболевания, курение сигарет в анамнезе, длительность госпитализации и тяжесть острого заболевания (например, необходимость госпитализации в ОИТ), а также тип принимаемых лекарств (например, противовирусная или кортикостероидная терапия), вероятно, относятся к числу основных. наиболее важные детерминанты. 7,10,17
Для лучшего понимания возможных необратимых повреждений легких при пневмонии, вызванной SARS-CoV-2, необходимы долгосрочные контрольные изображения грудной клетки выживших. Между тем рекомендуется повторное обследование выздоровевших пациентов пульмонологом. При любом клиническом подозрении на остаточное повреждение легких может быть проведена дальнейшая оценка с помощью функциональных тестов легких и / или визуализации. С точки зрения визуализации, рентген грудной клетки может быть лучшим первым шагом. Однако пациентам с остаточными рентгенологическими или функциональными нарушениями КТ грудной клетки высокого разрешения может быть показана не только для дальнейшей характеристики анатомических аномалий паренхимы легких, но и для определения исходных данных для возможных последующих наблюдений.



 Кальциноз при системном склерозе
Кальциноз при системном склерозе
