Легочный аспергиллез
Легочный аспергиллез — микотическое заболевание, обычно вызываемое Aspergillus fumigatus , сапрофитным и повсеместно распространенным воздушно-капельным грибком. Заболевания легких, связанные с Aspergillus , традиционно подразделяются на четыре различные формы, возникновение которых зависит от иммунологического статуса хозяина и наличия основного заболевания легких. Аллергический бронхолегочный аспергиллез (АБЛА) поражает пациентов с астмой или муковисцидозом. Сапрофитная инфекция (аспергиллома) возникает у пациентов с аномалиями дыхательных путей (хроническая обструктивная болезнь легких, бронхоэктатическая болезнь, муковисцидоз) или хроническими полостями легких. Хронический некротический аспергиллез (полуинвазивная форма) описан у больных с хронической патологией легких или легким иммунодефицитом. Инвазивный аспергиллез (ангиоинвазивная или бронхоинвазивная формы) встречается у пациентов с тяжелым иммунодефицитом. Знание различных рентгенологических особенностей каждой формы, а также соответствующих связанных с ними иммунных нарушений и/или основных заболеваний легких помогает раннему распознаванию и точной диагностике.
A. fumigatus — сапрофитный и повсеместно распространенный воздушно-капельный гриб, естественной экологической нишей которого является почва [1] . Тепло, влага и органические вещества (ковер, осенние листья…) способствуют его развитию.
Люди постоянно вдыхают многочисленные конидии (споры) этого гриба, которые обычно уничтожаются мукоцилиарным клиренсом и врожденными иммунными механизмами у иммунокомпетентных хозяев без основного заболевания легких [1] .
Для развития аспергиллеза легких необходимы предрасполагающие факторы хозяина, такие как аллергический статус (астма), заболевания дыхательных путей (расширение бронхов, муковисцидоз), хронические полости легких (туберкулез, саркоидоз…) или иммунодефицит.
Аллергическая реакция на антигены Aspergillus приводит к развитию аллергического бронхолегочного аспергиллеза (АБЛА). Изменение мукоцилиарных клеток при расширении бронхов или муковисцидозе приводит к колонизации дыхательных путей Aspergillus . Отсутствие макрофагов в туберкулезной полости и других хронических полостях легких способствует развитию «грибкового комка» (аспергилломы). Иммуносупрессия из-за стероидов, трансплантации или аплазии может быть причиной хронических некротизирующих форм или инвазивных форм в зависимости от уровня иммунодефицита.
Клинические, рентгенологические и гистологические проявления легочного аспергиллеза зависят, помимо количества и вирулентности спор, главным образом от иммунного статуса хозяина и наличия ранее существовавшего заболевания легких.
Цель этого обзора — проиллюстрировать радиологическую картину четырех категорий заболеваний легких, связанных с Aspergillus , и указать для каждой из них специфический иммунный статус хозяина.
Аспергилл фумигатус
A. fumigatus – сапрофитный и повсеместно распространенный воздушно-капельный нитчатый гриб, естественной экологической нишей которого является почва [1] . Его развитию способствуют некоторые условия, такие как тепло, влага и органические вещества (ковер, осенние листья…).
Конидии, выбрасываемые в атмосферу, имеют достаточно малый диаметр (2–3 мкм), чтобы достичь альвеол легких [1] .
Концентрация спор в воздухе увеличивается при строительстве или реконструкции зданий (выравнивание, малярный ремонт…) и ее необходимо контролировать, если это происходит в больницах. Любое увеличение концентрации конидий, передающихся по воздуху, повышает риск заражения аспергиллезом у восприимчивых лиц [1] . Микологические лаборатории и гематологические службы оснащены вытяжными шкафами и ламинарным потоком во избежание заражения воздуха.
Есть и другие источники загрязнения, менее известные, такие как специи (перец) [2] и марихуана [3] , которые содержат много спор фумигата.
Различные проявления легочного аспергиллеза
Аллергический бронхолегочный аспергиллез (АБЛА)
АБЛА представляет собой иммунологическое заболевание легких, вызванное гиперчувствительностью к Aspergillus fumigatus [4] , [5] .
Он почти всегда поражает астматиков (1–2% пациентов с астмой) или пациентов с муковисцидозом (МВ; 1–15% пациентов с МВ) [6] , [7] .
Аллергическая реакция на антигены Aspergillus приводит к местной воспалительной реакции (с инфильтрацией эозинофилов, избыточной продукцией слизи и повреждением бронхиальной стенки) и заполнению дыхательных путей слизистыми пробками, содержащими Aspergillus и эозинофилы. Результатом является расширение бронхов, обычно вовлекающее сегментарные и субсегментарные бронхи [8] с преобладанием верхних отделов легких.
Клинические проявления включают плохо контролируемую астму, свистящее дыхание, кровохарканье и продуктивный кашель с отхаркиванием коричневато-черных слизистых пробок. Однако у некоторых пациентов симптомы могут оставаться бессимптомными [4] , [5] .
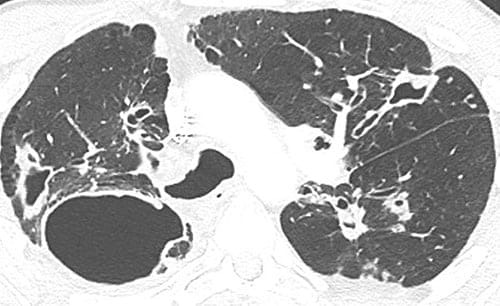
КТ обычно демонстрирует наличие центральных бронхоэктазов, обычно вовлекающих сегментарные или субсегментарные бронхи, с преобладанием верхних долей. Эти бронхоэктазы заполнены слизистыми образованиями перевернутой Y или V-образной формы и также называются помутнениями типа «пальец в перчатке» [8] ( рис. 1 ).

Рисунок 1 . 30-летний мужчина-астматик с продуктивным кашлем и одышкой. На аксиальных (а) и корональных (б, в) КТ-снимках видны двусторонние субсегментарные бронхоэктазы, заполненные слизью (стрелки). Эти изображения называются помутнениями «пальец в перчатке» и соответствуют диагнозу ABPA. На медиастинальном окне (г) слизистые пробки гиперплотные (102 HU); д: коронарная КТ после лечения. Закупорка слизью исчезла, тогда как бронхоэктазы сохраняются (стрелка на голове).
Можно увидеть сильное разжижение или кальцификацию пораженной слизи. Слизь высокой плотности, характеризующаяся более высокой плотностью, чем у параспинальных мышц, является патогномоничным признаком АБЛА [5] . Гипертонкая закупорка слизью объясняется наличием солей кальция и даже металлов (ионов железа и марганца) или высушенной слизи, как, например, при аспергиллезном гайморите .
Иногда могут возникать долевые или сегментарные ателектазы. Редко описывались плевральный выпот или спонтанный пневмоторакс.
При отсутствии лечения это заболевание может перерасти в фиброз легких.
Недавно были предложены новые диагностические критерии для повышения точности диагностики АБЛА [5] . Эти критерии включают предрасполагающие состояния (бронхиальная астма или муковисцидоз), связанные как с обязательными критериями, так и по крайней мере с двумя из трех других критериев.
Обязательными критериями являются положительная кожная проба на Aspergillus I типа (немедленная кожная гиперчувствительность к антигену Aspergillus ) или повышенный уровень специфических IgE к Aspergillus fumigatus и повышенный уровень общего IgE (>1000 МЕ/мл). Другими тремя критериями являются наличие преципитирующих или IgG-антител против A. fumigatus в сыворотке, рентгенологические помутнения в легких, соответствующие АБЛА, и общее количество эозинофилов > 500 клеток/л у пациентов, ранее не принимавших стероиды.
Рентгенологические признаки грудной клетки, соответствующие АБЛА, могут быть преходящими (т. е. консолидация, узелки, помутнения трамвайных путей, помутнения от зубной пасты/пальца в перчатке, мимолетные помутнения) или постоянными (т. е. параллельные линии и кольцевые тени, бронхоэктазы и плевролегочный фиброз).
Компьютерная томография высокого разрешения (КТВР) грудной клетки выявляет отклонения, не видимые на рентгенограмме грудной клетки, и позволяет лучше оценить характер и распределение бронхоэктазов. Таким образом, КТВР является лучшим методом визуализации для оценки пациентов с подозрением на АБЛА [5 ] .
Сапрофитная аспергиллезная инфекция (аспергиллома)
Сапрофитная инфекция аспергиллеза возникает вследствие колонизации аспергиллами ранее существовавшей легочной полости или эктатического бронха. Он сочетает в себе конгломерат грибных гиф, воспалительных клеток, слизи и клеточного дебриса без какой-либо инвазии в ткани ( рис. 2 ).

Рисунок 2 . Аспергиллома. Изображение патологического образца после лобэктомии, показывающего «грибной шарик» внутри полости.
Эта инфекция возникает у пациентов с аномалиями дыхательных путей (ХОБЛ, бронхоэктатическая болезнь, муковисцидоз) или хроническими полостями легких, такими как туберкулезные каверны, легочные полости, связанные с саркоидом, эмфизематозные буллы, сотовые кисты…).
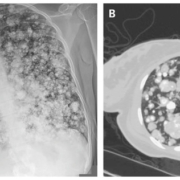
Аспергиллома характеризуется наличием круглой или овальной массы в легочной полости, обычно окруженной воздушным пространством, что приводит к появлению признака «воздушного полумесяца» ( рис. 3 , рис. 4 ). «Грибной шар» обычно движется с изменением положения [8] , [9] . Степень наполнения полости легкого вариабельна, ответственна за очень солидные формы (псевдоопухолевые) и очень кавернозные формы. Ключевым элементом является выявление признака «воздушного полумесяца», при котором компьютерная томография более эффективна, чем обычная рентгенография грудной клетки ( рис. 3 , рис. 4 ).

Рисунок 3 . Корональные (а) и сагиттальные (б) КТ-изображения, показывающие патогномоничную аспергиллему: образование в полости легкого, окруженное воздухом, которое называется признаком «воздушного полумесяца». Аспергиллому невозможно диагностировать на рентгенограмме грудной клетки (в), поскольку признак воздушного полумесяца не виден.

Рисунок 4 . а: последствия туберкулеза в верхушках легких на рентгенограмме грудной клетки; b и c: КТ-изображения демонстрируют грибковый шарик в легочной полости в верхушке левого нижнего легкого, что является патогномоничным для аспергилломы. Рентгенограмма грудной клетки демонстрирует только двусторонние затемнения с ретракцией обеих верхушек легких.
Отсутствие «грибного шара» в полости не исключает инфицирования аспергиллезом, который первоначально может характеризоваться изолированным утолщением стенки. Все хронические полости легких могут быть колонизированы Aspergillus и развиться аспергиллома ( рис. 5 ).

Рисунок 5 . а: аксиальное КТ-изображение, показывающее бронхо-плевральную фистулу, осложняющую резекцию верхней доли левой руки; б: КТ, выполненная через 1 год, показывает утолщение стенок полости; в: два года спустя продемонстрирован грибной шарик со знаком «воздушного полумесяца». Все хронические полости легких могут быть колонизированы Aspergillus и развиться аспергиллома. Первым признаком сапрофитной инфекции обычно является утолщение стенок полости.
Сапрофитный аспергиллез может быть обнаружен случайно или после приступа кровохарканья, являющегося основным осложнением. Аспергилломы в большинстве случаев остаются стабильными, но примерно в 10% случаев могут уменьшаться в размерах или даже спонтанно разрешаться. Аспергилломы реже увеличиваются в размерах [10] .
Другие причины симптома «воздушного полумесяца» включают ангиоинвазивный и хронический некротизирующий аспергиллез. В этих случаях ранее существовавших полостей нет; рентгенологические проявления появляются в течение нескольких дней при ангиоинвазивных формах и в течение нескольких недель или месяцев при хронических некротизирующих формах [11] ( рис. 6 ).

Рисунок 6 . Знак «Воздушный полумесяц». Аксиальные КТ-изображения трех разных пациентов, показывающие помутнение паренхимы легкого, окруженное знаком «воздушного полумесяца». Данная особенность не является специфичной для сапрофитной инфекции (аспергилломы; а), ее можно наблюдать при полуинвазивном аспергиллезе (хронический некротизирующий аспергиллез; б) и при инвазивном аспергиллезе (в). В последних двух случаях (b и c) ранее существовавшей полости легкого не было; очаг некроза обусловлен грибковой инвазией.
Хронический некротизирующий аспергиллез (бывшая полуинвазивная форма)
Хронический некротический аспергиллез (ХНА) — редкая и малоизученная форма аспергиллеза, которая может имитировать другие хронические легочные инфекции (туберкулез, гистоплазмоз…). Его распознавание и диагностика часто задерживаются.
CNA — местно-инвазивное заболевание, возникающее у пациентов с хронической патологией легких [12] или легким иммунодефицитом, например, при длительной стероидной терапии, диабете, почечной недостаточности, ХОБЛ…
Рентгенологически CNA характеризуется уплотнениями в легких, обычно вовлекающими верхние доли, с бронхоэктазами. Консолидация со временем прогрессирует до образования кавитации в течение недель или месяцев [12] , [13] .
Как указывалось ранее, «грибной шар» с «знаком воздушного серпа» может развиваться при ХНА как вторичное явление вследствие разрушения паренхимы грибом [11] ( рис. 7 ).

Рисунок 7 . Хронический некротизирующий аспергиллез; а и б: аксиальные КТ-изображения, показывающие консолидацию верхней доли правой доли с бронхоэктазами; в и г: соответствуют КТ-изображениям того же пациента спустя 5 месяцев (в) и 7 месяцев (г). Видна прогрессирующая кавитация первоначальной консолидации; e и f: рентгенограммы грудной клетки, соответствующие изображениям c и d КТ. Они показывают прогрессирующую кавитацию правой верхней доли. Сравнение с первой доступной рентгенограммой грудной клетки имеет решающее значение для выявления прогрессирующей кавитации, поскольку изменения происходят медленно, что является причиной поздней диагностики.
В 2003 году Деннинг и др. предложенные диагностические критерии CNA [14] ( текст в рамке ).
Текст в рамке
Критерии Деннинга [14] хронического некротизирующего аспергиллеза.
Хронические легочные или системные симптомы (продолжительностью 3 месяца), совместимые с CPA, включая по крайней мере 1 из следующих симптомов: потеря веса, продуктивный кашель или кровохарканье.
Полостное поражение легких с признаками паракавитарных инфильтратов, образованием новых полостей или увеличением размеров полостей с течением времени.
Либо положительный результат теста на преципитины Aspergillus в сыворотке , либо выделение Aspergillus spp. из легочной или плевральной полости.
Повышенные уровни маркеров воспаления (С-реактивный белок, вязкость плазмы или скорость оседания эритроцитов).
Исключение других легочных патогенов по результатам соответствующих культуральных исследований и серологических тестов, которые связаны с аналогичной картиной заболевания, включая микобактерии и эндемичные грибы (особенно Coccidioides immitis и Histoplasma capsulatum ).
- Отсутствие явных состояний, ухудшающих иммунитет (например, ВИЧ-инфекция, лейкемия и хроническая гранулематозная болезнь).
Инвазивный аспергиллез: ангиоинвазивная и инвазивная формы дыхательных путей.
Инвазивный аспергиллез легких — агрессивное заболевание, обусловленное инвазией гиф бронхиальной стенки и сопутствующих артериол. Эта форма в первую очередь возникает у пациентов с тяжелым иммунодефицитом, особенно у пациентов с нейтропенией вследствие аллогенной трансплантации костного мозга или химиотерапии острого лейкоза [15] , а также у пациентов, перенесших трансплантацию твердых органов, особенно трансплантацию легких [16] .
Наиболее важным фактором риска является нейтропения. Риск инвазивного аспергиллеза тесно коррелирует с продолжительностью и степенью нейтропении [11] .
Симптомы неспецифичны и обычно имитируют бронхопневмонию, но также включают плевритную боль в груди и кровохарканье [11] .
Инвазивный аспергиллез представляет собой трудную задачу диагностики и лечения из-за высокой заболеваемости и смертности.
Существует две подкатегории инвазивного аспергиллеза: инвазивная форма дыхательных путей и ангиоинвазивная форма.
Инвазионная форма дыхательных путей составляет от 15 до 30% инвазивного аспергиллеза и определяется наличием Aspergillus глубоко в базальной мембране бронхов [17] .
Рентгенологически он может имитировать бронхиолит с пятнистыми центрилобулярными узелками вида «дерево в бутоне», подобными тем, которые наблюдаются при эндобронхиальном распространении туберкулеза. Типичная картина бронхопневмонии со слиянием перибронхиальных уплотнений, аналогичная бактериальной бронхопневмонии [8] , [17] ( рис. 8 ).

Рисунок 8 . Бронхоинвазивный аспергиллез у мужчины 50 лет при аллогенной трансплантации костного мозга. Аксиальные КТ-изображения (а, б): двусторонняя дольковая консолидация с центрилобулярными узелками в левой нижней доле (б). Эти особенности неспецифичны для грибковой инфекции и могут также быть следствием бактериальной бронхопневмонии.
В редких случаях грибковая инфекция полностью или преимущественно ограничивается трахеобронхиальным деревом. Острый аспергиллезный трахеобронхит обычно возникает у реципиентов трансплантата легких [16] . Рентгенологически это может проявляться как неравномерное утолщение стенок трахеи или бронхов, иногда с сильным эффектом затухания из-за способности Aspergillus фиксировать кальций. Описаны даже ателектазы или эндобронхиальные образования. Однако в большинстве случаев рентгенологических отклонений не обнаруживается [8] , [18] .
Ангиоинвазивная форма гистологически характеризуется инвазией и окклюзией легочных артерий малого и среднего размера грибковыми гифами [8] . Типичные результаты КТ [8] , [17] представляют собой крупные узелки, окруженные матовым стеклом, которое называется «признаком ореола». Узелки возникают в результате коагуляционного некроза, тогда как ореол «матового стекла» возникает из-за окружающего альвеолярного кровоизлияния [19] ( рис. 9 ). Другие находки заключаются в том, что области консолидации в области плевры, подобные тем, которые наблюдаются при инфарктах легких, осложняющих легочную эмболию, соответствуют геморрагическим инфарктам.

Рисунок 9 . Ангиоинвазивный аспергиллез у женщины 31 года, перенесшей трансплантацию легких. На аксиальном КТ-изображении виден большой узел в правой нижней доле, окруженный ореолом матового стекла (признак ореола).
Дифференциальный диагноз «признака ореола» у пациентов с нейтропенией включает инфекции, вызванные Candida , Herpes simplex и цитомегаловирусом , гранулематоз Вегенера, геморрагические метастазы и саркому Капоши.
Возникновение кавитации внутри узла или уплотнения часто сопровождается разрешением нейтропении. На этой поздней стадии отделение некротического фрагмента легкого от прилегающей паренхимы легкого приводит к появлению признака «воздушного полумесяца», аналогичного тому, который наблюдается при аспергиллеме. В отличие от сапрофитной инфекции аспергиллеза, помутнение, окруженное серповидным воздушным пространством, развивается менее чем за 2 недели и без ранее существовавшей полости ( рис. 10 ).

Рисунок 10 . а: аксиальное КТ-изображение пациента с лейкемией, демонстрирующее узел в правой верхней доле, окруженный легким матовым стеклом; b и c: аксиальные и корональные КТ-изображения, полученные через 3 недели, показывающие знак «воздушного полумесяца», окружающий очаговое помутнение. Эта особенность аналогична аспергиллеме, но характерна для некротического фрагмента легкого при ангиоинвазивной форме аспергиллеза.
Поэтому в случае кавитации важно думать об иммунологическом статусе и скорости эволюции.
Появляется все больше сообщений, документирующих инвазивный аспергиллез у иммунокомпетентных пациентов с тяжелой ХОБЛ, часто при длительном применении кортикостероидной терапии [11] .
Перекрытие между этими различными проявлениями
Помимо этой сегментации на четыре формы, следует отметить, что сообщалось о совпадении между основными категориями заболеваний, связанных с Aspergillus . Некоторые формы могут сосуществовать, особенно аллергический бронхолегочный аспергиллез и аспергиллома [11] , [20] .
Изменения местного или системного иммунитета хозяина и основной патологии легких могут со временем модифицировать легочные проявления аспергиллеза. Например, аспергиллома может развиться на фоне бронхоэктазов у пациента с АБЛА. Инвазивная форма может осложнить длительно существующую АБЛА при системном иммунодефиците, в том числе при применении высоких доз стероидов [20] .
Микологическая диагностика: какой образец позволяет поставить диагноз?
Мокрота
Для выявления наличия нитей можно провести прямой осмотр.
Значение выделения Aspergillus из образцов мокроты зависит от иммунного статуса хозяина. У иммунокомпетентных пациентов он представляет собой, по крайней мере, колонизацию, в то время как у пациентов с ослабленным иммунитетом он является высокопрогностическим фактором инвазивного заболевания [11] . И наоборот, отрицательные образцы мокроты не исключают аспергиллез, включая инвазивные формы [11] . Результаты посева часто задерживаются.
Сыворотка
Обнаружение антител IgG против A. fumigatus в сыворотке помогает диагностировать аспергиллому или АБЛА, две формы аспергиллеза, наблюдаемые у иммунокомпетентных лиц [1] . Он может быть отрицательным у пациентов, получающих кортикостероидную терапию.
В отличие от иммунокомпетентных хозяев, рост A. fumigatus в тканях иммуносупрессированного хозяина не коррелирует с увеличением титров антиаспергиллезных антител [ 1] . Следовательно, обнаружение антигенов Aspergillus в сыворотке более полезно для диагностики инвазивного аспергиллеза у пациентов с ослабленным иммунитетом (ИФА, латекс-агглютинация). Галактоманнан является наиболее часто используемым антигеном, это полисахаридный компонент клеточной стенки грибов, высвобождаемый во время роста гиф в тканях. Сообщается, что галактоманнан в сыворотке крови можно обнаружить за несколько дней до появления клинических симптомов, рентгенографических отклонений грудной клетки или положительного результата посева [11] .
Другая возможность — обнаружение ДНК A. fumigatus с помощью ПЦР.
Бронхоальвеолярный лаваж (БАЛ)
БАЛ полезен для идентификации Aspergillus путем прямого исследования и посева.
Кроме того, что касается сыворотки, в БАЛ можно обнаружить антигены Aspergillus (галактоманнан) и ДНК A. fumigatus (методом ПЦР) [21] .
Биопсия
Гистопатологическое исследование легочной ткани с положительной культурой является золотым стандартом диагностики инвазивного аспергиллеза [11] . Тем не менее, хирургическая биопсия проводится нечасто и только в диагностических целях у хрупких пациентов.
Заключение
Спектр респираторных заболеваний, вызываемых Aspergillus, широк. К нему относятся гиперчувствительность при АБЛА, сапрофитная инфекция при ранее существовавших бронхолегочных заболеваниях и полуинвазивные или инвазивные формы у пациентов с ослабленным иммунитетом.
Корреляция между иммунологическим статусом хозяина, важным фактором возникновения заболеваний легких, связанных с Aspergillus , и рентгенологической картиной имеет важное значение для точной диагностики этих заболеваний.

 Легочный аспергиллез
Легочный аспергиллез