Основные группы лимфатических узлов легких и средостения
С учетом анатомического строения бронхиального дерева, путей тока лимфы, топического расположения органов и структур средостения, а также операционных доступов и технических особенностей выполнения диагностических операций на лимфатических путях средостения существует множество вариантов классификаций внутригрудных лимфатических узлов.
Основные группы лимфатических узлов легких и средостения
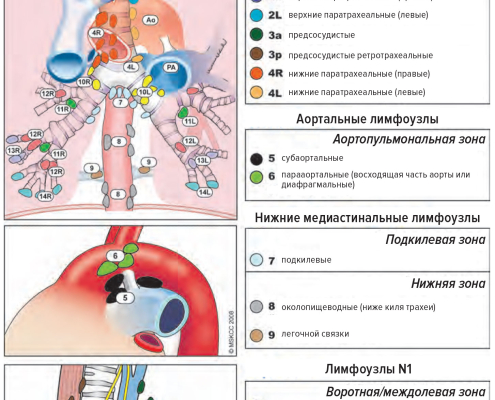
Согласно атласам анатомии человека, выделяют следующие основные группы лимфатических узлов легких и средостения: бронхолегочные, паратрахеальные, верхние и нижние трахеобронхиальные, передние и задние медиастинальные, верхние наддиафрагмальные.
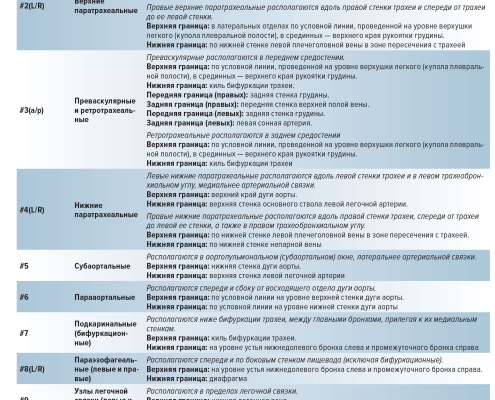
✅В хирургической практике большинству врачей известна классификация T. Naruke (1999), согласно которой выделяют наивысшие средостенные, паратрахеальные, претрахеальные, ретротрахеальные, трахеобронхиальные, подкаринальные (бифуркационные), субаортальные, парааортальные, передние средостенные, параэзофагеальные, корневые, междолевые, долевые, сегментарные и субсегментарные.
✅ Для общего взаимопонимания и единства обозначений в торакальной хирургии Международная ассоциация по изучению рака легкого (IASLC) предложила в 2008 г. следующую классификацию регионарных лимфатических узлов.
Принципиальные отличительные особенности данной систематизации следующие:
● включение и обозначение новой группы лимфатических узлов — надключичные (#1);https://tele-med.ai/biblioteka-dokumentov/klassifikaciya-regionarnyh-limfaticheskih-uzlov-sredosteniya-soglasno-mezhdunarodnoj-associacii-po-izucheniyu-raka-legkogo-iaslc
● наивысшие средостенные узлы переименованы в верхние паратрахеальные и обозначены #2
● объединены в одну группу паратрахеальные, трахеобронхиальные, а для правого легкого и претрахеальные узлы, которые предложено называть нижними паратрахеальными для соответствующих сторон (#4L и #4R);
● переименование группы передних средостенных (#3a) узлов в преваскулярные
Для каждой категории внутрилегочных и средостенных лимфатических узлов определены анатомические границы и ориентиры (рисунок 1), что позволяет соотносить топические зоны с данными лучевых методов диагностики (рисунок 2).
В приложенном файле статья
АТЛАС операций при злокачественных опухолях легкого, трахеи и средостения