Высотный отек легких (HAPE)
Высотный отек легких (HAPE) — это тяжелая форма высотной болезни, которая, если ее не лечить, может привести к смерти у 50 процентов пострадавших. Она возникает вторично по отношению к гипоксии и является формой некардиогенного отека легких. Она характеризуется усталостью, одышкой и сухим кашлем при нагрузке. Если ее не лечить, она может прогрессировать до одышки в покое, хрипов и цианоза. В этой статье рассматриваются проявления, оценка и лечение высотного отека легких и подчеркивается роль междисциплинарного командного подхода к уходу за пораженными пациентами.
Введение
Высотный отек легких (HAPE) — это фатальная форма тяжелой высотной болезни. HAPE — это форма некардиогенного отека легких, которая возникает вторично из-за гипоксии. Это клинический диагноз, характеризующийся усталостью, одышкой и сухим кашлем при нагрузке. Если его не лечить, он может прогрессировать до одышки в покое, хрипов, цианоза и уровня смертности до 50%.
Этиология
Наряду с другими заболеваниями, связанными с высотой, HAPE возникает на высоте более 2500 метров, но может возникнуть и на высоте до 2000 метров. Факторы риска включают индивидуальную восприимчивость из-за низкой гипоксической респираторной реакции (HVR), достигнутую высоту, быструю скорость подъема, мужской пол, использование снотворных препаратов, чрезмерное потребление соли, низкую температуру окружающей среды и тяжелую физическую нагрузку. Существующие ранее состояния, такие как те, которые приводят к увеличению легочного кровотока, легочной гипертензии, повышенной легочной сосудистой реактивности или открытому овальному отверстию, могут иметь более высокую предрасположенность к развитию HAPE.
Эпидемиология
Тяжесть HAPE будет зависеть от множества факторов, включая высоту, первоначальное распознавание и лечение, а также доступ к медицинской помощи. На высоте 4500 метров заболеваемость составляет от 0,6% до 6%, а на высоте 5500 метров заболеваемость составляет от 2% до 15%, при этом более быстрое время подъема коррелирует с более высокой заболеваемостью. У тех, у кого уже был HAPE, частота рецидивов достигает 60%. Уровень физической подготовки человека не является защитным фактором. Уровень смертности при лечении может достигать 11% и до 50% при отсутствии лечения. До 50% случаев могут иметь сопутствующую острую горную болезнь (ОГБ), а до 14% будут иметь сопутствующий отек мозга на больших высотах (ОМГ).
Патофизиология
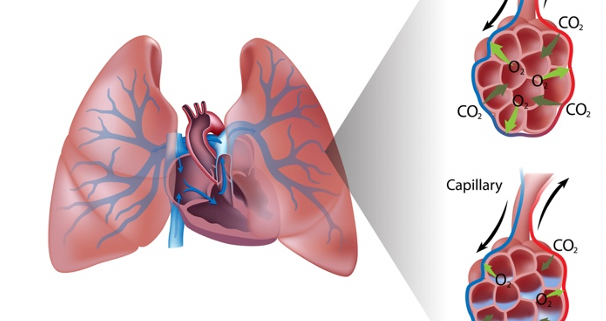
Развитие HAPE происходит как реакция легочной сосудистой системы на гипоксию. На высоте организм реагирует на гипоксию гипервентиляцией. Это известно как гипоксическая вентиляционная реакция (HVR). Эта реакция различается у разных людей и имеет генетический компонент. Адаптация к большой высоте — интересное явление, которое регулярно встречается у людей, живущих на высоте в течение длительного времени, но не характерно для тех, кто посещает высоту. Однако понимание принципов доставки кислорода в ткани полезно при рассмотрении эффектов и адаптации тех, кто переходит из более высокого барометрического давления в более низкое давление большой высоты. Концентрация кислорода в 1 литре воздуха на уровне моря составляет 21%. Эта концентрация такая же на высоте 4000 метров (~13 200 футов), но из-за пониженного барометрического давления на этой высоте остается только 63% от количества доступных молекул кислорода по сравнению с уровнем моря. Таким образом, для адекватной доставки кислорода к тканям, особенно тем, которые больше всего нуждаются в кислороде для аэробного метаболизма (мозг, сердце, легкие, почки), должны произойти определенные адаптации.
Существует четыре потенциальных адаптации для преодоления ограничений высокогорной гипоксии:
- (1) вентиляция в состоянии покоя,
- (2) гипоксическая вентиляционная реакция,
- (3) насыщение кислородом артериального гемоглобина и
- (4) концентрация гемоглобина.
Исследования популяций в Андах и Тибетских хребтах и хребтах показали различные адаптивные изменения между группами, несмотря на то, что они находятся на одной высоте. У жителей Тибета среднее значение на 0,5 стандартного отклонения было выше, чем у народа аймара в Андах для первых двух признаков, и на полное стандартное отклонение ниже для последних двух признаков.
Это исследование предполагает генетическую предрасположенность к тому, как разные группы людей на одной высоте могут адаптироваться к стрессу на большой высоте. Для тех, кто путешествует на большую высоту на короткий период, минутная вентиляция, как правило, является механизмом, с помощью которого треккеры с низкой высоты будут акклиматизироваться. В целом, требуется от 1 до 2 недель, чтобы уровень эритропоэтина увеличился достаточно, чтобы вызвать кроветворение и увеличение циркулирующего гемоглобина.
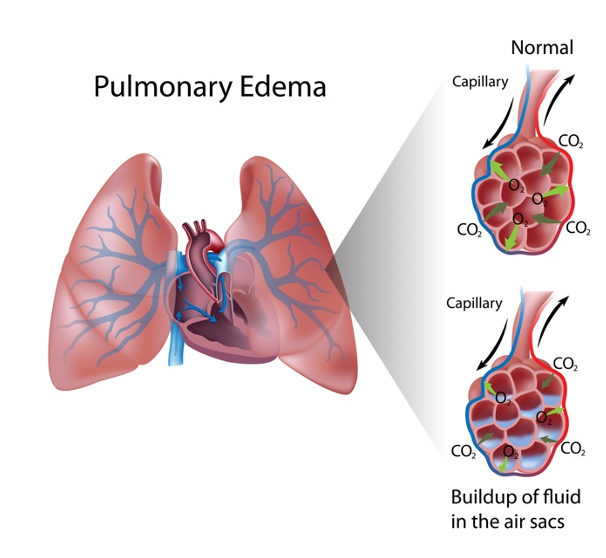
Когда человек поднимается на большую высоту, минутная вентиляция почти сразу увеличивается, и наступает респираторный алкалоз. Это вызывает сдвиг кривой диссоциации кислорода влево (увеличение сродства кислорода к гемоглобину). В ответ на этот механизм почки начинают увеличивать реабсорбцию протонов, что стабилизирует pH крови. Уровни 2,3-DPG в эритроцитах начинают увеличиваться на 2-й и 3-й дни. Затем кривая диссоциации Hgb-O2 смещается вправо (снижение сродства к O2 гемоглобином). Это позволяет более адекватно доставлять кислород тканям, особенно мышечным тканям, которые могут находиться под большим стрессом из-за нагрузки при подъеме и/или треккинге. Если HVR притупляется из-за генетической предрасположенности или седативных средств, это приведет к дальнейшей гипоксии, вызывая неравномерную, преувеличенную гипоксическую легочную вазоконстрикцию (HPV). Эта легочная вазоконстрикция затем приводит к увеличению перфузии пораженных альвеол, вызывая повышенный гидростатический стресс/давление и, таким образом, повышенную механическую нагрузку на барьер кровь-газ. Повреждение барьера кровь-газ приводит к повышению проницаемости капилляров и последующему неравномерному отеку легких. Это образование отека затрудняет транспорт кислорода, что приводит к более распространенному и ухудшающемуся HPV. Симпатическая стимуляция и циркулирующие вазоконстрикторы из реакции HPV приводят к вазоконстрикции, усугублению легочной гипертензии и повышению капиллярного давления. Если у человека отсутствует врожденная адаптация к этим изменениям на уровне органов или состояние не распознается и не лечится, болезненное состояние будет сохраняться и продолжать ухудшаться.
Развитие и течение
HAPE обычно возникает через 2–5 дней после прибытия на высоту. Он имеет скрытое начало с непродуктивным кашлем, снижением толерантности к физической нагрузке, болью в груди и одышкой при нагрузке. Без лечения он может прогрессировать до одышки в покое и тяжелой одышки при нагрузке. Кашель может стать продуктивным с розовой и пенистой мокротой или откровенной кровью. У пациента также могут быть хрипы или свистящее дыхание, центральный цианоз, тахипноэ и/или тахикардия. SpO2 часто на 10% меньше ожидаемого для высоты, и пациент часто будет выглядеть лучше, чем ожидалось, учитывая его уровень гипоксемии и значение SpO2, которое обычно находится около 40–70%.
Симптомы и жалобы
Клинический диагноз HAPE будет включать по крайней мере два из следующих симптомов или жалоб: стеснение или боль в груди, кашель, одышка в покое и снижение толерантности к физической нагрузке. Он также будет иметь два из следующих результатов обследования: центральный цианоз, хрипы/свистящее дыхание, тахикардия и тахипноэ.
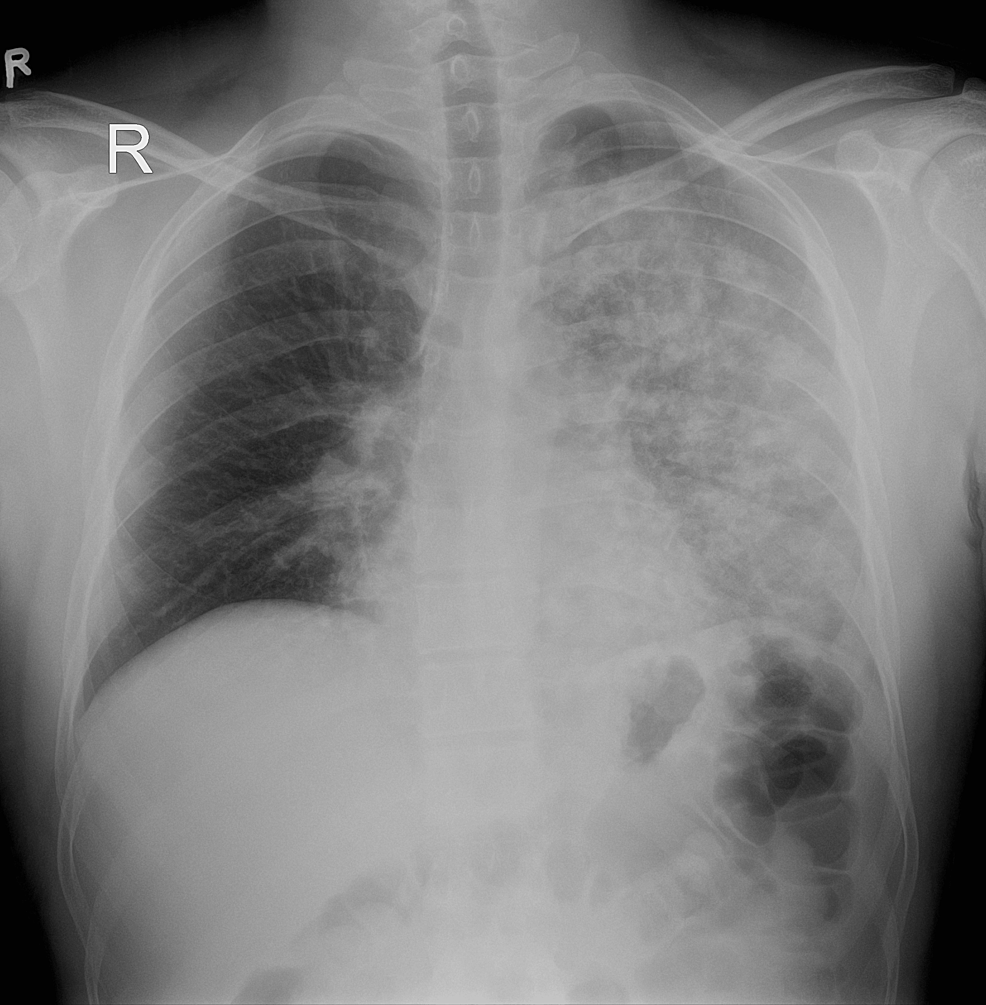
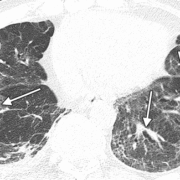
При наличии рентгенограмма может показать пятнистые альвеолярные инфильтраты с нормальными размерами средостения/сердца, а УЗИ может показать B-линии, соответствующие отеку легких. ЭКГ может показать признаки отклонения оси вправо и/или ишемии. У пациента с инфильтратами на рентгенограмме быстрая коррекция клинического состояния и SpO2 с помощью дополнительного кислорода является патогномоничной для HAPE. Даже при наличии лабораторные исследования имеют ограниченную полезность, и врач всегда должен учитывать сопутствующую AMS и/или HACE.
Лечение
Основой лечения является спуск на 1000 метров или до тех пор, пока симптомы не исчезнут при спуске. Во время спуска важно минимизировать нагрузку, поскольку нагрузка может усилить гипоксемию из-за метаболических потребностей организма и ухудшить состояние человека.
Если возможно, пробная кислородная терапия может облегчить симптомы и помочь пациенту выждать время, если спуск технически сложен или задерживается. При этом основой лечения остается спуск, независимо от доступности кислорода. Дополнительный кислород через высокопоточную носовую канюлю и лицевую маску, титрованный до Sp02 более 90%, является разумной альтернативой, если это возможно. Портативные гипербарические камеры также могут использоваться, когда спуск невозможен, но они, как правило, требуют постоянного ухода и могут быть трудны для людей, испытывающих тошноту или рвоту, клаустрофобию или измененное психическое состояние из-за сопутствующей горной болезни/высокогорного отека мозга. Также существует риск рецидива симптомов после выхода из камеры. Нифедипин улучшает симптомы в качестве вспомогательного средства, уменьшая легочную вазоконстрикцию, но не должен использоваться в качестве единственной терапии, если есть варианты кислорода или спуска. Ингибиторы фосфодиэстеразы могут использоваться для снижения давления в легочной артерии и капиллярах посредством вазодилатации, если нифедипин недоступен. Клинически не доказана роль ацетазоламида, B-агониста или диуретиков.