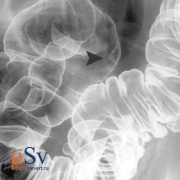
Нетравматический субхондральный перелом головки бедренной кости
Нетравматический субхондральный перелом головки бедренной кости (СГБ) часто наблюдается у пациентов пожилого возраста с остеопорозом и дисплазией вертлужной впадины. Хотя эта травма также может возникнуть у молодых людей, даже у тех, у кого нет остеопороза, остается неясным, кто находится в группе риска. Изучены строение вертлужной впадины и места субхондрального перелома СГ у молодых пациентов в сравнении с таковыми у пациентов среднего и старшего возраста.
МАТЕРИАЛЫ И МЕТОДЫ. Сорок восемь тазобедренных суставов с нетравматическим субхондральным переломом СГ были разделены на две группы по возрасту пациентов: молодые (< 40 лет) и среднего и старшего возраста (≥ 40 лет). Дисплазию и ретроверсию определяли как угол латерального центра и края <20° и знак пересечения на передневерхних рентгенограммах соответственно. Местоположение и степень перелома оценивали путем измерения краевого положения полос низкой интенсивности сигнала на корональных Т1-взвешенных МР-изображениях. Распределение напряжений на субхондральную кость у молодых пациентов оценивали в контралатеральных непораженных бедрах с той же структурой вертлужной впадины с использованием конечно-элементного моделирования на основе КТ.
ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ. Двенадцать тазобедренных суставов были у молодых пациентов и 36 – у пациентов среднего и старшего возраста. У пациентов молодого возраста ретроверсия тазобедренных суставов наблюдалась в 41,7%, тогда как у пациентов среднего и старшего возраста дисплазия — в 38,9%. У молодых пациентов наблюдались более крупные медиолатеральные переломы; переломы у пациентов среднего и старшего возраста располагались латерально. В обеих группах наблюдались передне-верхние переломы. Контактный стресс у пациентов с ретроверсией преимущественно распространялся на медиолатеральной и верхней сторонах, но у одного пациента с дисплазией был сконцентрирован латерально и сверху.
ЗАКЛЮЧЕНИЕ. Медиолатеральные и передне-верхние переломы, а также распределение напряжений за счет ретроверсии часто наблюдались у молодых пациентов, что позволяет предположить частичное участие ретроверсии в механизме повреждения нетравматических субхондральных переломов СГ у молодых пациентов.
Нетравматический субхондральный перелом головки бедренной кости
Сообщается, что субхондральный перелом головки бедренной кости (СГБ) возникает без предшествующей травмы; у пожилых людей с остеопорозом он наблюдается как перелом недостаточности [ 1 , 2 ]. В 1997 году Висури [ 3 ] сообщил, что субхондральный перелом СГ также возник в виде усталостного перелома у 10 молодых военнослужащих. В более поздних сообщениях это повреждение описывалось у молодых пациентов с остеопорозом и у здоровых молодых людей даже без признаков чрезмерного использования или общего остеопороза [ 4-6 ] . Из-за небольшого количества зарегистрированных случаев причины этого перелома у молодых людей остаются неясными.
Несколько исследований пожилых людей с остеопорозом сообщили о высокой распространенности дисплазии вертлужной впадины, что позволяет предположить, что структура вертлужной впадины может играть роль в возникновении субхондрального перелома СГ [7-9 ] . Ивасаки и др. [ 10 ] предположили, что недостаточное покрытие вертлужной впадины у пациентов с дисплазией вертлужной впадины может вызвать контактное напряжение между краем вертлужной впадины и латеральным расположением СГ, приводящее к латеральному субхондральному перелому.
Насколько нам известно, ни одно из предыдущих исследований не изучало влияние структуры вертлужной впадины или местоположения субхондрального перелома СГ у молодых пациентов. Мы предположили, что рентгенологические особенности строения и места перелома вертлужной впадины у молодых пациентов будут отличаться от таковых у пациентов среднего и старшего возраста, что может пролить свет на причины субхондрального перелома СГ у молодых пациентов. Поэтому целью нашего исследования было изучение строения вертлужной впадины и места перелома при нетравматическом субхондральном переломе СГ у молодых пациентов в сравнении с таковыми у пациентов среднего и старшего возраста.
Материалы и методы
Пациенты
Институциональный наблюдательный совет Университета Кюсю одобрил это ретроспективное исследование. Все испытуемые были проинформированы о том, что данные будут представлены, и дали свое согласие. С января 2006 г. по март 2016 г. было проведено МРТ 51 тазобедренного сустава у 48 пациентов с нетравматическим субхондральным переломом СГ. Из них в трех тазобедренных суставах уже были выявлены тяжелые изменения остеоартрита, классифицированные как 4 степень по Келлгрену-Лоуренсу на первоначальных рентгенограммах; эти пациенты были исключены. Таким образом, мы наконец исследовали 48 тазобедренных суставов у 45 пациентов с нетравматическим субхондральным переломом СГ, в том числе 13 мужчин (15 тазобедренных суставов) и 32 женщин (33 тазобедренных сустава) со средним возрастом 56 лет (диапазон 16–85 лет). Используя 40 лет как начало среднего возраста, мы разделили испытуемых на две группы: пациенты моложе 40 лет (молодые) и пациенты 40 лет и старше (среднего возраста и старше).
Диагностика
Нетравматический субхондральный перелом СГ диагностировали у пациентов, соответствующих следующим критериям включения: боль в бедре без предшествующей травмы; рентгенограммы, которые показали коллапс СГ, линейные очаговые склеротические участки в СГ или и то, и другое; интенсивность сигнала, напоминающего отек костного мозга, в области СГ, шеи или обоих на МРТ; и субхондральная полоса низкой интенсивности сигнала на Т1-взвешенной МРТ, которая была змеевидной или параллельной суставной поверхности [ 2 , 11 ]. Кроме того, гистопатологические данные о субхондральном переломе у пациентов, пролеченных хирургическим путем, были подтверждены путем исследования полностью удаленной СГ или интраоперационной биопсии коллапсирующего образования [ 1 , 2] .]. Макроскопически наблюдался криволинейный перелом беловато-серого цвета, параллельный замыкательной пластинке субхондральной кости, а микроскопически наблюдалась беловато-серая область, включающая неравномерно расположенную мозоль перелома, реактивный хрящ и грануляционную ткань. Хотя некротических поражений вокруг перелома не наблюдалось, небольшие некротические поражения могут наблюдаться при нетравматическом субхондральном переломе СГ. Эти поражения ограничены областью вокруг линии перелома, без признаков предшествующего инфаркта кости. МРТ с усилением гадолинием была выполнена в семи бедрах, чтобы дифференцировать нетравматический субхондральный перелом от остеонекроза СГ [ 12 , 13] .]. При усиленной МРТ проксимальная часть СГ имеет тенденцию показывать высокую интенсивность сигнала при нетравматическом субхондральном переломе, тогда как при остеонекрозе эта часть не усиливается [ 11 ]. Интенсивность сигнала, напоминающего отек костного мозга, на МРТ без коллапса СГ или субхондрального перелома отличалась от нетравматического субхондрального перелома СГ [ 14 ].
Уход
Всем пациентам с субхондральным переломом СГ первоначально проводилось консервативное лечение, заключающееся в покое и исключении физической активности в течение 6–8 недель. Тотальное эндопротезирование тазобедренного сустава (ТТА) было показано пациентам с остеоартритными изменениями или прогрессирующим коллапсом на рентгенограммах. Остеотомия была показана пациентам моложе 50 лет, если одна треть или более задней области СГ была интактной [ 15 ].
Радиологическая оценка
Переднезадние рентгенограммы таза были получены, когда субъект лежал на спине. Центральная ось луча проходила через середину верхнего края лонного сочленения и линию, соединяющую передневерхнюю ость подвздошной кости. Вращение нижних конечностей стандартизировали путем расположения обеих надколенников в точном фронтальном положении. Наклон таза определяли с использованием метода, описанного Siebenrock et al. [ 16]. Они измерили расстояние между симфизом и серединой крестцово-копчикового сустава, чтобы оценить наклон таза на переднезадних рентгенограммах, сообщив, что это расстояние значительно коррелирует с наклоном таза. В норме расстояние между лобковым симфизом и крестцово-копчиковым суставом составляет 20–40 мм у мужчин и 40–60 мм у женщин; эти значения были использованы для уменьшения ошибок измерения параметров бедра в зависимости от наклона таза.
МРТ выполняли с помощью системы 1,5 или 3 Т (Achieva, Philips Healthcare). Корональные и аксиальные Т1-взвешенные изображения (TR/TE, 400–748/8–20; поле зрения 36 × 36 см; толщина среза 3–5 мм; межсрезовый промежуток 1 мм) были доступны всем пациентам.
Структуру вертлужного края оценивали путем измерения латерального центрально-краевого угла (LCEA) на переднезадних рентгенограммах, а вертлужную дисплазию определяли как наличие LCEA менее 20° [17, 18] ( рис . 1 ) . ). Ретроверсию вертлужной впадины определяли как наличие признака перекреста (COS) на переднезадних рентгенограммах [ 19 , 20 ] ( рис. 1 ). Острый угол (образуется линией, соединяющей латеральный и нижний края вертлужной впадины, и горизонтальной линией) и наклон крыши вертлужной впадины (образуется линией, соединяющей медиальный край вертлужной впадины, латеральный край вертлужной впадины и горизонтальную линию). ) также измерялись на переднезадних рентгенограммах [17 , 21 , 22 ]. Угол антеверсии вертлужной впадины измеряли на аксиальном срезе МРТ с использованием метода, описанного Anda et al. [ 23 ] ( рис. 1 ). При диспластических тазобедренных суставах остеоартрит тазобедренного сустава оценивали на переднезадних рентгенограммах с использованием системы классификации Келлгрена-Лоуренса [ 24 ]. Наличие или отсутствие интенсивности сигнала, подобного отеку костного мозга, в вертлужной впадине исследовали у этих пациентов с использованием корональных Т1-взвешенных МР-изображений.

Рис. 1А — Методика измерения рентгенологических особенностей вертлужной впадины.
А. Латеральный центрально-краевой угол (LCEA) измеряется как угол, образованный линией, соединяющей центр головки бедренной кости и латеральный край вертлужной впадины с сагиттальной линией во фронтальной плоскости, проходящей через центр головки бедренной кости.

Рис. 1Б — Методика измерения рентгенологических особенностей вертлужной впадины.
B, Признак перекреста (COS) создается тем, что передняя часть края вертлужной впадины ( сплошная линия ) находится более латерально, чем задняя часть ( пунктирная линия ) в проксимальной части вертлужной впадины.

Рис. 1В — Методика измерения рентгенологических особенностей вертлужной впадины.
C. Угол антеверсии вертлужной впадины измеряется как угол, образованный линией, соединяющей передний и задний края вертлужной впадины, и сагиттальной линией, проходящей через центр головки бедренной кости на среднеаксиальном МР-изображении.
Что касается мест нетравматического субхондрального перелома СГ, как медиолатеральное, так и передне-заднее расположение, а также протяженность субхондрального перелома оценивали путем измерения местоположения каждого края (медиального, латерального, переднего и заднего) субхондрального низкоинтенсивного сигнала. полосы на всех корональных Т1-взвешенных МР-изображениях ( рис. 2 ). Используя медиолатеральное и переднезаднее расположение полос низкой интенсивности сигнала, было проиллюстрировано распределение переломов в двух группах.

Рис. 2А — Расположение и протяженность субхондрального перелома головки бедренной кости.
А. Протяженность полос оценивается на корональных Т1-взвешенных МР-изображениях (толщина среза от 3 до 5 мм), показывающих протяженность субхондральных полос низкой интенсивности сигнала.

Рис. 2Б — Расположение и протяженность субхондрального перелома головки бедренной кости.
Б. На иллюстрациях показаны примеры полос на интегрированных изображениях корональных срезов. Используя протяженность субхондральной полосы низкой интенсивности сигнала на каждом срезе, определяют расположение медиолатеральных краев перелома и степень перелома ( B ). Расположение переднезадних краев и степень субхондрального перелома ( С ) определяют в соответствии с расположением каждого коронального среза с субхондральной полосой низкой интенсивности сигнала.

Рис. 2В — Расположение и протяженность субхондрального перелома головки бедренной кости.
C. На иллюстрациях показаны примеры полос на интегрированных изображениях корональных срезов. Используя протяженность субхондральной полосы низкой интенсивности сигнала на каждом срезе, определяют расположение медиолатеральных краев перелома и степень перелома ( B ). Расположение переднезадних краев и степень субхондрального перелома ( С ) определяют в соответствии с расположением каждого коронального среза с субхондральной полосой низкой интенсивности сигнала.
Все радиологические параметры, за исключением COS, измеряли с помощью программного обеспечения ImageJ (Национальные институты здравоохранения).
Моделирование методом конечных элементов
Распределение контактного напряжения на субхондральной кости СГ с ретроверсией вертлужной впадины в группе молодых пациентов на среднекорональных и среднесагиттальных срезах оценивали отдельно с использованием моделей конечных элементов (МКЭ). FEM были созданы для пациентов, перенесших КТ. Чтобы исключить влияние субхондрального перелома СГ, ФЭМ каждого пациента были созданы в контралатеральном непораженном бедре с такой же структурой вертлужной впадины. В качестве контроля также оценивалось распределение нагрузки на одно контралатеральное диспластическое бедро в группе пациентов среднего и старшего возраста. Данные КТ включали как тазобедренные, так и коленные суставы в спиральном режиме в матрице 512×512, с толщиной среза 2 мм или менее (Aquilion, Toshiba). Во время сканирования пациентов укладывали на спину, голени фиксировали к столу с помощью шины ниже колена для фиксации ротационного положения. FEM были созданы на основе данных DICOM CT с использованием программного обеспечения Mechanical Finder (версия 7.0, Исследовательский центр вычислительной механики).
ФЭМ состояли из таза, суставного хряща и бедренных костей, которые вместе представляли собой односторонние тазобедренные суставы. Предполагалось, что конструкции полностью склеены. ПЭМ имели тетраэдрические элементы диаметром 2 мм для трабекулярных костей и трехточечные оболочечные элементы толщиной 0,4 мм для наружной поверхности кортикальных костей. Суставной хрящ моделировался как гомогенный изотропный материал, а модуль упругости кости определялся по значениям затухания КТ [ 25 ]. Затухание в каждом элементе рассчитывалось по среднему значению CT в 17 точках тетраэдрического элемента с использованием программного обеспечения Mechanical Finder. Впоследствии минеральную плотность кости (МПК) (в г/см 3 ) определяли в соответствии с этими значениями ослабления, используя калибровочное уравнение, описанное в предыдущих исследованиях [ 25] ., 26 ]. Для значений ослабления -1 HU или менее BMD составляла 0,0 г/см 3 . Для значений затухания выше −1 HU,

где HU – значение затухания. Модуль упругости (E) каждого элемента определялся по значению BMD с использованием уравнений, описанных Keyak et al. [ 26 ]. Коэффициент Пуассона таза и бедренной кости составлял 0,30 [ 27 ]. Модуль упругости и коэффициент Пуассона суставного хряща составляли 10,35 и 0,40 соответственно [ 25 ]. К тазу была приложена нагрузка в 900 Н вертикально, дистальная часть диафиза бедренной кости была полностью зафиксирована [ 25 , 28 ]. Наконец, мы сравнили распределение эквивалентного напряжения Друкера-Прагера — широко используемого метода, при котором кость рассматривается как хрупкий материал [ 29] .], на среднекорональных и среднесагиттальных срезах (которые показали контактное напряжение) при исследовании СГ.
Статистический анализ
ИМТ, время от начала боли до операции и рентгенологические измерения сравнивались между двумя группами с использованием t- статистики. LCEA менее 20° и COS сравнивали с использованием критерия хи-квадрат Пирсона. Взаимосвязь между временем от появления боли до операции и степенью медиолатерального субхондрального перелома СГ оценивали с помощью коэффициента корреляции Пирсона. Один автор измерял все радиологические параметры дважды с интервалом в 1 месяц. Два наблюдателя также измерили их независимо. Внутри- и межисследовательскую надежность оценивали с помощью коэффициента внутриклассовой корреляции. Внутриклассовая корреляция определялась как почти идеальная, когда значение превышало 0,80. Значение р<0,05 указывает на статистическую значимость. Все статистические анализы проводились с использованием программного обеспечения JMP Pro (версия 11, SAS Institute).
Полученные результаты
Переломы наблюдались в 12 бедрах (11 у мужчин, 1 у женщины) из 10 пациентов в группе молодых пациентов и в 36 бедрах (четыре у мужчин, 32 у женщин) из 35 пациентов в группе пациентов среднего и старшего возраста. Средний ИМТ в группе молодых пациентов был значительно ниже, чем в группе пациентов среднего и старшего возраста ( р< 0,01). В трех из 11 тазобедренных суставов (27%) у молодых пациентов, перенесших ДЭРА, и в 24 из 27 тазобедренных суставов (89%) у пациентов среднего и старшего возраста, перенесших ДЭРА, наблюдался остеопороз. Из 12 тазобедренных суставов в группе молодых пациентов семь (58%) были у пациентов, чья профессия связана с интенсивной физической активностью, в том числе шесть тазобедренных суставов у военнослужащих или стажеров полиции. Пациенты с оставшимся 41 бедром сообщили об отсутствии интенсивной физической активности в повседневной жизни. Для лечения нетравматического субхондрального перелома СГ 12 тазобедренных суставов в группе молодых пациентов и одно бедро в группе пациентов среднего и старшего возраста подверглись остеотомии, а 15 тазобедренных суставов в группе пациентов среднего и старшего возраста подверглись ТЭА. Консервативная терапия применялась для лечения оставшихся 20 тазобедренных суставов в группе пациентов среднего и старшего возраста.р < 0,05). В таблице 1 суммированы клинические данные двух групп.
При ацетабулярной дисплазии угол LCEA менее 20° наблюдался достоверно чаще в группе пациентов среднего и старшего возраста (38,9%), чем в группе молодых пациентов (0%) (p < 0,05 ) . Значительные различия также наблюдались в среднем LCEA, остром угле и перекосе крыши вертлужной впадины между группой молодых пациентов и группой пациентов среднего и старшего возраста ( p <0,01, p <0,01 и p <0,001 соответственно) ( табл. 2 ).). Легкий или умеренный остеоартрит тазобедренного сустава, классифицированный как 2 или 3 степень по Келлгрену-Лоуренсу, наблюдался в 12 из 14 случаев дисплазии тазобедренного сустава. В этих 12 бедрах наблюдались остеофиты и интенсивность сигнала, напоминающая отек костного мозга, на латеральной стороне вертлужной впадины в среднем через 1,3 месяца после появления острой боли в бедре; аналогичные результаты не были обнаружены в вертлужной впадине остальных двух диспластических тазобедренных суставов.
У пациентов с ретроверсией вертлужной впадины COS наблюдался достоверно чаще в группе молодых пациентов (41,7%), чем у пациентов среднего и старшего возраста (11,1%) (отношение шансов 5,71; 95% ДИ 1,30–25,4; p < 0,05 ) . ). Кроме того, средний угол антеверсии вертлужной впадины в группе молодых пациентов был значительно меньше, чем в группе пациентов среднего и старшего возраста ( p <0,0001) ( таблица 2 ).
В таблице 3 представлены характеристики группы молодых пациентов. Ацетабулярная ретроверсия наблюдалась только в одном из семи тазобедренных суставов у молодых пациентов с тяжелыми ежедневными физическими нагрузками в анамнезе, тогда как у молодых пациентов, не имевших в анамнезе регулярных интенсивных физических нагрузок, она наблюдалась в четырех из пяти тазобедренных суставов.
Что касается медиолатерального расположения, то медиальный край переломов в группе молодых пациентов располагался медиальнее, чем в группе пациентов среднего и старшего возраста (p < 0,0001), однако достоверной разницы в расположении латерального края не наблюдалось. переломов между двумя группами ( p = 0,45). Медиолатеральная протяженность переломов в группе молодых пациентов была достоверно больше, чем в группе пациентов среднего и старшего возраста ( р < 0,0001) ( рис. 3 и 4 ).

Рис. 3А — Сравнение локализации и протяженности переломов при нетравматическом субхондральном переломе головки бедренной кости у молодых (< 40 лет; n = 12 бедер) и среднего и старшего возраста (≥ 40 лет; n = 36 бедер) пациентов.
А. На графиках показано медиолатеральное расположение и протяженность переломов у пациентов молодого ( А ), среднего и старшего возраста ( В ). Местоположение медиолатеральных краев переломов рассчитывали как расстояние от центра головки бедренной кости до медиолатеральных краев связок, деленное на диаметр головки бедренной кости и умноженное на 100, чтобы получить процент текучести. Медиолатеральную протяженность переломов рассчитывали как расстояние от медиальных краев связок до латеральных краев связок, деленное на диаметр головки бедренной кости и умноженное на 100, для получения показанного процента текучести.

Рис. 3Б — Сравнение локализации и протяженности переломов при нетравматическом субхондральном переломе головки бедренной кости у пациентов молодого (< 40 лет; n = 12 бедер) и среднего и старшего возраста (≥ 40 лет; n = 36 бедер).
Б. На графиках показано медиолатеральное расположение и протяженность переломов у пациентов молодого ( А ), среднего и старшего возраста ( Б ). Местоположение медиолатеральных краев переломов рассчитывали как расстояние от центра головки бедренной кости до медиолатеральных краев связок, деленное на диаметр головки бедренной кости и умноженное на 100, чтобы получить процент текучести. Медиолатеральную протяженность переломов рассчитывали как расстояние от медиальных краев связок до латеральных краев связок, деленное на диаметр головки бедренной кости и умноженное на 100, для получения показанного процента текучести.

Рис. 3В — Сравнение локализации и протяженности переломов при нетравматическом субхондральном переломе головки бедренной кости у пациентов молодого (< 40 лет; n = 12 бедер) и среднего и старшего возраста (≥ 40 лет; n = 36 бедер).
C. На графиках показано переднезаднее расположение и степень переломов у пациентов молодого ( C ) и среднего возраста и старше ( D ). Местоположение переднезадних краев переломов рассчитывали как расстояние от центра головки бедренной кости до переднезадних краев полос, деленное на диаметр головки бедренной кости и умноженное на 100, чтобы получить процент текучести. Передне-заднюю протяженность переломов рассчитывали как расстояние от передних краев связок до задних краев связок, деленное на диаметр головки бедренной кости и умноженное на 100, чтобы получить процент выхода.

Рис. 3D — Сравнение локализации и протяженности переломов при нетравматическом субхондральном переломе головки бедренной кости у пациентов молодого (< 40 лет; n = 12 бедер) и среднего и старшего возраста (≥ 40 лет; n = 36 бедер).
D. На графиках показано переднезаднее расположение и степень переломов у пациентов молодого ( C ) и среднего возраста и старше ( D ). Местоположение переднезадних краев переломов рассчитывали как расстояние от центра головки бедренной кости до переднезадних краев полос, деленное на диаметр головки бедренной кости и умноженное на 100, чтобы получить процент текучести. Передне-заднюю протяженность переломов рассчитывали как расстояние от передних краев связок до задних краев связок, деленное на диаметр головки бедренной кости и умноженное на 100, чтобы получить процент выхода.

Рис. 4А — Субхондральный перелом головки бедренной кости (СГБ) и ретроверсия или дисплазия вертлужной впадины.
Женщина , 21 год, с субхондральным переломом СГ и ретроверсией вертлужной впадины левого бедра. Переднезадняя рентгенограмма ( А ) показывает признак перекреста, а коронарное Т1-взвешенное МР-изображение ( В ) показывает медиолатеральный перелом ( стрелки ).

Рис. 4Б — Субхондральный перелом головки бедренной кости (СГБ) и ретроверсия или дисплазия вертлужной впадины.
Б, 21-летняя женщина с субхондральным переломом СГ и ретроверсией вертлужной впадины левого бедра. Переднезадняя рентгенограмма ( А ) показывает признак перекреста, а коронарное Т1-взвешенное МР-изображение ( В ) показывает медиолатеральный перелом ( стрелки ).

Рис. 4В — Субхондральный перелом головки бедренной кости (СГБ) и ретроверсия или дисплазия вертлужной впадины.
В, 52-летняя женщина с субхондральным переломом СГ и дисплазией вертлужной впадины правого бедра. Переднезадняя рентгенограмма ( C ) показывает латеральный угол между центром и краем 17°, а коронарное Т1-взвешенное МР-изображение ( D ) показывает медиолатеральный перелом ( стрелки ).

Рис. 4D — Субхондральный перелом головки бедренной кости (СГБ) и ретроверсия или дисплазия вертлужной впадины.
D, 52-летняя женщина с субхондральным переломом СГ и дисплазией вертлужной впадины правого бедра. Переднезадняя рентгенограмма ( C ) показывает латеральный угол между центром и краем 17°, а коронарное Т1-взвешенное МР-изображение ( D ) показывает медиолатеральный перелом ( стрелки ).
При переднезаднем расположении передний край переломов в группе молодых пациентов располагался кпереди, чем в группе пациентов среднего и старшего возраста ( р < 0,05), тогда как достоверной разницы в расположении заднего края переломов не было. между двумя группами ( р = 0,56). Кроме того, не было значительной разницы в передне-задней протяженности переломов между двумя группами ( p = 0,25) ( рис. 3 ).
Степень медиолатерального субхондрального перелома имела умеренную отрицательную корреляцию со временем от начала боли до операции ( r = -0,66; 95% ДИ от -0,83 до -0,37; p <0,001) ( рис. 5 ).

Примерное распределение переломов показало, что они располагались из стороны в сторону в медиолатеральной СГ и на передней стороне в группе молодых пациентов, но на латеральной и передней сторонах СГ у пациентов среднего возраста и старше (рис. 6 ) . .

Рис. 6А — Распределение субхондральных переломов головки бедренной кости. Серым цветом показана средняя площадь распределения переломов на интегрированных изображениях корональных срезов.
А. На графике показано распределение переломов 12 тазобедренных суставов у 10 молодых пациентов (<40 лет).

Рис. 6Б — Распределение субхондральных переломов головки бедренной кости. Серым цветом показана средняя площадь распределения переломов на интегрированных изображениях корональных срезов.
Б. На графике показано распределение переломов в 36 бедрах у 35 пациентов среднего и старшего возраста (≥ 40 лет).
FEM-анализ вертлужной впадины показал, что четыре непораженных контралатеральных бедра имели рентгенологические параметры, аналогичные таковым на пораженной стороне ( таблица 4 ). По результатам этого анализа медиолатеральное контактное напряжение в трех из четырех бедер с ретроверсией было широко распространено от латерального края края вертлужной впадины к медиальной области. В оставшемся бедре (пациент 3) он был локализован латерально. И наоборот, медиолатеральное контактное напряжение при дисплазии концентрировалось вокруг латерального края края вертлужной впадины. Переднезаднее контактное напряжение во всех бедрах с ретроверсией и дисплазией распределялось от передних к верхним отделам; у пациента 3 он был распространен назад ( рис. 7 ).

Внутриисследовательская надежность радиологических измерений была почти идеальной (диапазон 0,868–0,989). Межисследовательская надежность радиологических измерений для двух независимых наблюдателей также была почти идеальной (0,842–0,976 и 0,823–0,922).
Обсуждение
В данном исследовании ретроверсия вертлужной впадины наблюдалась у 41,7% молодых пациентов с субхондральным переломом СГ. Насколько нам известно, ни одно из предыдущих исследований не описало связь структуры вертлужной впадины с этой травмой у молодых людей. Несмотря на более низкий ИМТ у молодых пациентов и меньшее количество случаев остеопороза, субхондральные переломы СГ в этой возрастной группе выявили статистически более крупные медиолатеральные переломы по сравнению с переломами у пациентов среднего и старшего возраста в нашем исследовании. Сонг и др. [ 30] сообщили о случаях субхондрального перелома СГ у молодых военнослужащих, у которых были обнаружены медиолатеральные линейные полосы низкой интенсивности сигнала на корональных Т1-взвешенных изображениях. Аналогично, в нашем исследовании примерно половина крупных субхондральных переломов у молодых пациентов могла быть вызвана чрезмерным стрессом от тяжелых физических занятий. Интересно, что у четырех из оставшихся пяти молодых пациентов, не имевших в анамнезе регулярных интенсивных физических нагрузок, была ретроверсия вертлужной впадины. Кроме того, анализ FEM показал распределение медиолатерального напряжения на субхондральной кости в трех из четырех бедер с ретроверсией у молодых пациентов с субхондральным переломом СГ. Эти данные позволяют предположить возможное частичное участие ретроверсии вертлужной впадины в механизме повреждения нетравматического субхондрального перелома СГ у молодых людей.
У пациентов среднего и старшего возраста с субхондральными переломами СГ наблюдалась высокая частота дисплазии вертлужной впадины, что соответствует данным предыдущих отчетов [ 8-10 ]. В нашем исследовании расположение медиального края субхондральных переломов СГ у молодых пациентов располагалось медиально, в отличие от того, что наблюдалось у пациентов среднего и старшего возраста. FEM-исследование структуры вертлужной впадины обычно фокусируется на суставном хряще, чтобы оценить влияние контактного напряжения на остеоартрит [ 27 , 31 , 32 ]. Хенак и др. [ 31 , 32] сообщили, что характер контактного давления на суставной хрящ во время ходьбы при ретровертированных бедрах локализовался медиально. Они также описали, что боковая нагрузка на суставной хрящ СГ приводила к более высокому контактному напряжению в диспластических бедрах, чем в нормальных бедрах. Напротив, FEM обычно выполняется для кости при оценке влияния контактного напряжения на перелом [ 33] .]. Насколько нам известно, ни в одном из предыдущих отчетов не исследовалось распределение напряжения на субхондральной кости с акцентом на структуру вертлужной впадины. Как и в предыдущих отчетах, мы обнаружили, что контактное напряжение на субхондральную кость в ретровертированных бедрах широко распределялось от латерального края края вертлужной впадины к медиальной области. При этом в одном случае дисплазия бедра была сосредоточена на латеральном крае вертлужной впадины. Эти закономерности были связаны с местом перелома у молодых пациентов, среднего и старшего возраста соответственно [ 31 , 32 ]. Таким образом, структура вертлужной впадины может воздействовать на место нетравматического субхондрального перелома СГ посредством контактного напряжения на субхондральной кости.
В настоящем исследовании передне-задняя часть переломов как у молодых, так и у пациентов среднего и старшего возраста располагалась спереди, несмотря на значительную разницу в передних краях переломов между двумя группами. Сообщалось, что субхондральный перелом обычно локализуется в передней части СГ [ 10 ]. Наш анализ FEM в основном выявил переднее или верхнее распределение напряжения в бедрах с ретроверсией и дисплазией. Недавнее биомеханическое исследование с использованием композитной бедренной кости с плотной губчатой костью показало, что внешняя нагрузка вызывает субхондральные переломы в передней части СГ [ 34] .]. Однако положение согнутого бедра во время повседневной деятельности вызывает смещение зоны контакта вперед и более высокую нагрузку на СГ, что может быть связано с нетравматическим субхондральным переломом СГ [ 35 ]. Предыдущие исследования с использованием FEM также показали, что передне-задняя контактная нагрузка на суставной хрящ при диспластических и ретровертированных бедрах варьируется во время ходьбы, спуска или подъема по лестнице [ 31 , 32 , 36 ]. Следовательно, кинетический анализ будет необходим для точной оценки распределения напряжения в передне-задней части субхондральной кости при субхондральном переломе СГ.
Мы также оценили интенсивность сигнала, подобного отеку костного мозга, в вертлужной впадине с дисплазией на МРТ. Нойманн и др. [ 37 ] сообщили о корреляции интенсивности сигнала, подобного отеку костного мозга, с потерей хряща у пациентов с механическими симптомами тазобедренного сустава при МР-артрографии, что указывает на то, что его появление может влиять на развитие остеоартрита тазобедренного сустава. Предыдущее артроскопическое исследование также показало, что дегенерация хряща вертлужной впадины с дисплазией обычно предшествует дегенерации СГ на предартритной стадии [ 38]]. В нашем исследовании интенсивность сигнала, подобная отеку костного мозга, наблюдалась в вертлужной впадине в 12 из 14 диспластических тазобедренных суставов на МР-изображениях, полученных в среднем через 1,3 месяца после появления острой боли в бедре. На рентгенограммах также наблюдалось образование остеофитов на латеральной стороне вертлужной впадины. Однако в ретроспективных исследованиях, подобных этой, доказать причинную связь между переломом и остеоартритом сложно, поскольку неясно, существовало ли остеоартритное изменение до или после возникновения перелома. Сообщалось о субхондральном переломе СГ при остеоартрите тазобедренного сустава [ 39].]. Учитывая, что МРТ была проведена вскоре после появления острой боли в бедре, остеоартрит, возможно, уже существовал на момент перелома в этих 12 диспластических тазобедренных суставах. Однако субхондральный перелом СГ может привести к быстро прогрессирующим остеоартритным изменениям из-за одновременного возникновения субхондрального перелома в вертлужной впадине [ 40 ]. Таким образом, необходимы проспективные исследования, чтобы выяснить, разовьется ли у пациентов с остеоартритом и дисплазией тазобедренного сустава субхондральный перелом СГ.
Недавно Ямагучи и др. [ 41 ] сообщили о высокой распространенности ретроверсии вертлужной впадины у 31 пациента с транзиторным остеопорозом бедра (ТОГ), который характеризуется интенсивностью сигнала, напоминающей отек костного мозга, на МРТ и временной болью в бедре без предшествующей травмы [14 , 42 ] . У шестнадцати (52%) пациентов с ТОГ была ретроверсия вертлужной впадины [ 41 ]. Связь ретроверсии вертлужной впадины с субхондральным переломом СГ еще не обсуждалась. В нашем исследовании у некоторых молодых пациентов с субхондральным переломом СГ также наблюдалась ретроверсия вертлужной впадины, что было похоже на то, что Yamaguchi et al. сообщил. Кроме того, предполагается, что субхондральный перелом FH частично связан с TOH; Мияниси и др. [ 43] сообщили об обнаружении субхондральной полосы на МРТ бедра в 12 бедрах из 11 пациентов с TOH в своем исследовании, аналогично тому, что было обнаружено у молодых пациентов с субхондральным переломом FH [ 1 , 11 ]. Хотя ТОГ обычно наблюдается у мужчин среднего возраста или беременных женщин, сочетание структурных и рентгенологических данных при ТОГ может указывать на патологическое состояние, сходное с таковым у молодых пациентов с субхондральным переломом СГ [44 , 45 ] .
Это исследование имело несколько ограничений. Во-первых, размер выборки был небольшим из-за редкости нетравматических субхондральных переломов СГ у молодых людей. Несколько исследований показали, что на оценку COS, определяемую по переднезадним рентгенограммам, может влиять наклон таза [ 46 , 47 ]. Однако в нашем исследовании наклон таза назад был в пределах нормы у всех пациентов [ 16 ]. Кроме того, COS наблюдался чаще у молодых пациентов с субхондральным переломом СГ (41,7%), чем сообщалось Ezoe et al. [ 48] в нормальных бедрах (7%). Во-вторых, согласно нашему корреляционному анализу, чем обширнее медиолатеральный субхондральный перелом СГ, тем короче время от начала боли до операции. Кроме того, время у молодых пациентов с субхондральным переломом СГ было значительно короче, чем у пациентов среднего и старшего возраста. В конечном итоге всем молодым пациентам в нашем исследовании была произведена остеотомия. Учитывая, что остеотомию необходимо выполнить как можно раньше до возникновения последующих быстрых остеоартритных изменений при субхондральном переломе СГ, тип операции может влиять на продолжительность боли у пациентов [ 15]. В-третьих, наш анализ методом FEM предположил, что бедренная кость жестко соединена с вертлужной впадиной через хрящ. Необходим более сложный анализ методом FEM, чтобы учесть влияние окружающих мышц или трения между вертлужной впадиной и хрящом FH. Подробный механизм возникновения нетравматического субхондрального перелома СГ остается неизвестным. Однако результаты нашего исследования позволяют предположить, что дисплазия и ретроверсия вертлужной впадины могут влиять на место перелома при нетравматическом субхондральном переломе СГ. Для выяснения механизма повреждения при нетравматическом субхондральном переломе СГ могут потребоваться дальнейшие исследования по оценке костных тканей бедра с аномалией вертлужной впадины в конкретных потенциальных местах перелома с использованием компрессионной пробы.
Заключение
Медиолатеральные и передне-верхние переломы в соответствии с распределением напряжений ретроверсией часто наблюдались у молодых пациентов с субхондральным переломом СГ; У пациентов среднего и старшего возраста с субхондральным переломом СГ наблюдались различные рентгенологические особенности. Кроме того, у молодых пациентов с субхондральным переломом СГ, но без регулярной интенсивной физической активности в анамнезе, в большинстве случаев наблюдалась ретроверсия вертлужной впадины. Эти результаты позволяют предположить, что ретроверсия вертлужной впадины может быть частично вовлечена в механизм повреждения нетравматического субхондрального перелома СГ у молодых пациентов.
Благодарности
Мы благодарим Коитиро Кавано, Минцзян Сюй и Кенджи Китамуру (кафедра ортопедической хирургии, Высшая школа медицинских наук, Университет Кюсю) за помощь в редактировании рукописи.
Рекомендации
1.
Бангил М., Субриер М., Дюбост Дж.Дж. и др. Субхондральная недостаточность, перелом головки бедренной кости. Преподобный Рам, английский редактор, 1996 г.; 63: 859–861
2.
Ямамото Т., Буллоу П.Г. Субхондральная недостаточность, перелом головки бедренной кости: дифференциальный диагноз при остром начале коксартроза у пожилых людей. Ревмирующий артрит 1999; 42: 2719–2723
3.
Висури Т. Стрессовая остеопатия головки бедренной кости: 10 военнослужащих наблюдались в течение 5–11 лет. Акта Ортоп Сканд 1997; 68: 138–141
4.
Ямамото Т., Карасуяма К., Ивасаки К., Дой Т., Ивамото Ю. Субхондральный перелом головки бедренной кости у мужчин. Арх Ортоп Травматологическая Хирургия 2014; 134: 1199–1203
5.
Ивасаки К., Ямамото Т., Мотомура Г., Маватари Т., Накашима Ю., Ивамото Ю. Субхондральный перелом головки бедренной кости у молодых людей. Клин Imaging 2011; 35: 208–213
6.
Ким JW, Ю JJ, Мин BW, Хон Ш, Ким HJ. Субхондральный перелом головки бедренной кости у здоровых взрослых. Клин Ортоп Релат Рес 2007; 464: 196–204
7.
Исихара К., Мияниши К., Ихара Х., Джингуши С., Торису Т. Субхондральный перелом головки бедренной кости может быть связан с дисплазией тазобедренного сустава: пилотное исследование. Клин Ортоп Релат Рес 2010; 468: 1331–1335
8.
Ивасаки К., Ямамото Т., Мотомура Г., Икемура С., Ямагути Р., Ивамото Ю. Рентгенологические измерения, связанные с прогнозом и необходимостью хирургического вмешательства у пациентов с субхондральной недостаточностью, переломами головки бедренной кости. АЖР 2013; 201:[web]W97–W103
9.
Мияниси К., Хара Т., Хамада Т. и др. Сочетание субхондрального перелома головки бедренной кости и перелома контрлатеральной шейки бедренной кости у ревматического пациента, получающего лечение стероидами. Мод Ревматол 2008; 18: 619–622
10.
Ивасаки К., Ямамото Т., Мотомура Г. и др. Распространенная локализация переломов субхондральной недостаточности головки бедренной кости по данным трехмерной магнитно-резонансной томографии. Скелетная радиол 2016; 45: 105–113
11.
Ямамото Т., Шнайдер Р., Буллоу П.Г. Субхондральный перелом головки бедренной кости: гистопатологическая корреляция с МРТ. Скелетная радиол 2001; 30: 247–254
12.
Мияниси К., Хара Т., Каминомачи С., Маэда Х., Ватанабе Х., Торису Т. МРТ с контрастным усилением при переломе субхондральной недостаточности головки бедренной кости: предварительное сравнение с остеонекрозом головки бедренной кости. Арх Ортоп Травматологическая Хирургия 2009; 129: 583–589
13.
Икемура С., Ямамото Т., Мотомура Г., Накашима Ю., Маватари Т., Ивамото Ю. Полезность клинических особенностей для дифференциации перелома субхондральной недостаточности от остеонекроза головки бедренной кости. Арх Ортоп Травматологическая Хирургия 2013; 133: 1623–1627
14.
Блум Дж.Л. Транзиторный остеопороз бедра: МРТ. Радиология 1988; 167: 753–755
15.
Ямамото Т., Ивасаки К., Ивамото Ю. Чресвертельная ротационная остеотомия при субхондральном переломе головки бедренной кости у молодых людей. Клин Ортоп Релат Рес 2010; 468: 3181–3185
16.
Зибенрок К.А., Кальберматтен Д.Ф., Ганц Р. Влияние наклона таза на ретроверсию вертлужной впадины: исследование таза на трупах. Клин Ортоп Релат Рес 2003; 407: 241–248
17.
Мэсси В.К., Ховорт М.Б. Врожденный вывих бедра. Часть I. Методика оценки результатов. J Bone Joint Surg, 1950 г.; 32-А:519–531
18.
Якобсен С., Зонне-Хольм С., Собалле К., Гебур П., Лунд Б. Дисплазия тазобедренного сустава и остеоартроз: опрос 4151 субъекта из подисследования остеоартроза Копенгагенского городского исследования сердца. Акта Ортоп 2005; 76: 149–158
19.
Рейнольдс Д., Лукас Дж., Кло К. Ретроверсия вертлужной впадины: причина боли в бедре. J Bone Joint Surg, Br 1999; 81: 281–288
20.
Василев Г.И., Хеллер М.О., Янц В., Перка С., Мюллер М., Реннер Л. Высокая распространенность ретроверсии вертлужной впадины у бессимптомных взрослых: исследование на основе 3D КТ. Костный сустав J 2017; 99-Б:1584–1589
21.
Шарп ИК. Ацетабулярная дисплазия: вертлужный угол. J Bone Joint Surg, Бр. 1961; 43-Б:268–272
22.
Хейман Ч., Херндон Ч. Болезнь Легга-Пертеса: метод измерения рентгенографического результата. J Bone Joint Surg, 1950 г.; 32-А:767–778
23.
Анда С., Свеннингсен С., Гронтведт Т., Бенум П. Наклон таза и пространственная ориентация вертлужной впадины: рентгенографическое, компьютерно-томографическое и клиническое исследование. Акта Радиол 1990; 31: 389–394
24.
Келлгрен Дж.Х., Лоуренс Дж.С. Рентгенологическая оценка остеоартроза. Энн Реум Дис, 1957 год; 16: 494–502
25.
Айк Х., Инаба Ю., Кобаяши Н. и др. Влияние ротационной остеотомии вертлужной впадины на механическое напряжение в тазобедренном суставе у пациентов с дисплазией развития тазобедренного сустава: анализ методом конечных элементов для конкретного субъекта. Костный сустав J 2015; 97-Б:492–497
26.
Кейак Дж.Х., Росси С.А., Джонс К.А., Скиннер Х.Б. Прогнозирование нагрузки при переломе бедренной кости с использованием автоматизированного моделирования методом конечных элементов. Дж. Биомех, 1998 г.; 31: 125–133
27.
Вафаян Б., Зонуби Д., Маби М. и др. Конечно-элементный анализ механического поведения диспластических тазобедренных суставов человека: систематический обзор. Хрящевой остеоартрит 2017; 25: 438–447
28.
Макировски Т., Тепич С., Манн Р.В. Напряжения хряща в тазобедренном суставе человека. J Biomech Eng, 1994; 116:10–18
29.
Бесшо М., Ониси И., Мацуяма Дж., Мацумото Т., Имаи К., Накамура К. Прогнозирование прочности и деформации проксимального отдела бедренной кости с помощью метода конечных элементов на основе КТ. Журнал «Биомеханика» , 2007 г.; 40: 1745–1753
30.
Сон В.С., Ю Джей-Джей, Ку К.Х., Юн КС, Ким Й.М., Ким Х.Дж. Субхондральный усталостный перелом головки бедренной кости у военнослужащих. J Bone Joint Surg, 2004 г.; 86: 1917–1924
31.
Хенак Ч.Р., Каррут Э.Д., Андерсон А.Е. и др. Конечно-элементные прогнозы механики контакта хряща в бедрах с ретровертированной вертлужной впадиной. Хрящевой остеоартрит 2013; 21: 1522–1529
32.
Хенак CR, Авраам CL, Андерсон AE и др. Индивидуальный анализ механики хрящей и губ в бедрах человека с дисплазией вертлужной впадины. Хрящевой остеоартрит 2014; 22: 210–217
33.
Миура М., Накамура Дж., Мацуура Ю. и др. Прогнозирование переломной нагрузки и жесткости проксимального отдела бедренной кости с помощью анализа методом конечных элементов на основе КТ: исследование на трупе. BMC Musculoskelet Disord 2017; 18:536
34.
Ван X, Фукуи К., Канеуджи А., Хиросаки К., Миякава Х., Кавахара Н. Инверсия вертлужной губы вызывает повышенное локализованное контактное давление на головку бедренной кости: биомеханическое исследование. Международный Ортоп 2019; 43: 1329–1336
35.
Бергманн Г., Дойретцбахер Г., Хеллер М. и др. Силы контакта тазобедренного сустава и модели походки в результате повседневной деятельности. Журнал «Биомех» , 2001; 34: 859–871
36.
Авраам КЛ, Найт С.Дж., Питерс КЛ, Вайс Дж.А., Андерсон А.Е. Индивидуальная механика хондролабрального контакта у пациентов с дисплазией вертлужной впадины после лечения периацетабулярной остеотомией. Хрящевой остеоартрит 2017; 25: 676–684
37.
Нойманн Г., Мендикути А.Д., Зоу К.Х. и др. Распространенность разрывов губ и потери хряща у пациентов с механическими симптомами бедра: оценка с помощью МР-артрографии. Хрящевой остеоартрит 2007; 15: 909–917
38.
Фуджи М., Накашима Ю., Джингуши С. и др. Внутрисуставные находки при симптоматической дисплазии тазобедренного сустава. Журнал Педиатр Ортоп 2009; 29:9–13
39.
Кавано К., Мотомура Г., Икемура С. и др. Субхондральный перелом головки бедренной кости у пожилой женщины с симптоматическим остеоартрозом контралатерального бедра. J Orthop Sci, 22 февраля 2018 г. [Epub перед печатью]
40.
Мотомура Г., Ямамото Т., Мияниси К., Ширасава К., Ногучи Ю., Ивамото Ю. Субхондральный перелом головки бедренной кости и вертлужной впадины: отчет о случае. J Bone Joint Surg, 2002 г.; 84: 1205–1209
41.
Ямагути Р., Ямамото Т., Мотомура Г. и др. Рентгенологические морфологические варианты транзиторного остеопороза бедра. J Orthop Sci 2017; 22: 687–692
42.
Шифрин Л.З., Рейс Н.Д., Зинман Х., Бессер М.И. Идиопатический преходящий остеопороз тазобедренного сустава. J Bone Joint Surg, Br 1987; 69: 769–773
43.
Мияниси К., Ямамото Т., Накашима Ю. и др. Субхондральные изменения при транзиторном остеопорозе бедра. Скелетная радиол 2001; 30: 255–261
44.
Кертисс П.Х. младший, Кинкейд В.Е. Транзиторная деминерализация бедра во время беременности: сообщение о трех случаях. J Bone Joint Surg, 1959 г.; 41-А:1327–1333
45.
Шапира Д. Транзиторный остеопороз бедра. Семин Артрит Реум 1992; 22:98–105
46.
Хансен Б.Дж., Харрис М.Д., Андерсон Л.А., Питерс К.Л., Вайс Дж.А., Андерсон А.Е. Корреляция между рентгенографическими показателями морфологии вертлужной впадины и 3D-покрытием головки бедренной кости у пациентов с ретроверсией вертлужной впадины. Акта Ортоп 2012; 83: 233–239
47.
Василев Г.И., Хеллер М.О., Дидерихс Г., Янц В., Венцль М., Перка С. Стандартизированные рентгенограммы в переднем просвете не обеспечивают надежных диагностических мер для оценки ретроверсии вертлужной впадины. Дж Ортоп Рес 2012; 30: 1369–1376
48.
Эзоэ М., Найто М., Иноуэ Т. Распространенность ретроверсии вертлужной впадины среди различных заболеваний бедра. J Bone Joint Surg, 2006 г.; 88: 372–379